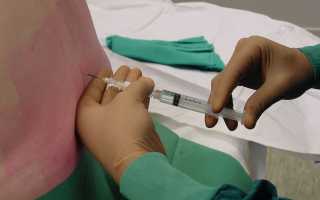
В данной статье будет рассказано об одном из видов анестезии, применяемой как вариант анестезиологической поддержки. Рассмотрим показания, хирургические вмешательства, при которых она проводится, технику выполнения, а также наиболее частые ее осложнения.
Анестезия спинномозговая и эпидуральная как подвиды нейроаксиальных блокад начали набирать популярность среди анестезиологов уже в первой половине ХХ века, когда еще не было четких представлений о риске, осложнениях, локализации для их выполнения, а также показаний. Однако, знания, полученные в то время, за счет разнообразных экспериментов и попыток понять данную методику заложили основу для развития целого направления в анестезиологической практике.
Коротко об анестезии, ее особенности
Спинальная анестезия отличается отсутствием потребности во введении высоких доз препарата, что предупреждает системный эффект лекарственного вещества, но в то же время такой объем достаточен для достижения сенсорной аналгезии ниже пункции.
Важно! Спинномозговая и эпидуральная анестезия должны выполняться только при балансе возможного риска и пользы для пациента.
Большим плюсом использования спинальной анестезии считается достаточное расслабление мышц ниже места введения аналгетика, что позволяет спокойно выполнять хирургическое вмешательство без необходимости системного вливания нейромышечных блокаторов.

Нейроаксиальные блокады, куда входит эпидуральная и спинальная анестезия, применяют в том случае, если оперативное вмешательство будет выполняться в таком анатомическом сегменте, в котором достижение сенсорной аналгезии не приведет к развитию побочных эффектов.
Значительным положительным эффектом, коим обладают данные виды анестезии, является сокращение времени пребывания пациента в послеоперационном периоде, что благоприятно сказывается не только на финансовом состоянии лечебного учреждения и обороте больных в течение дня, но и на их самочувствии.
Противопоказания к выполнению
Как и любая медицинская процедура, эпидуральная анестезия противопоказания имеет абсолютные и относительные, которые в свою очередь ограничивают ее применение.
Внимание! Для ознакомления с предстоящей процедурой можно посмотреть видео, однако ответить на все интересующие вопросы может только квалифицированный специалист.
Абсолютные противопоказания
Это:
- Нежелание пациента. Отказ больного от проведения любого вида диагностических или терапевтических медицинских процедур является достаточным основанием для изменения плана лечения. На практике пациенты обычно отказываются от такого обезболивания за неимением достаточных знаний о данном методе анестезиологической поддержки и рассказов знакомых.
В обязанности врача входит подробно объяснить всех этапы проведения анальгезии, возможных рисках для того, что больной был осведомлен о таком виде анестезии из уст специалиста. - Неспокойное поведение пациента. Важным фактором успешного спинального блока является поведение пациента, его спокойствие и возможность не двигаться при выполнении пункции. Для ограничения движений больного у анестезиолога, выполняющего процедуру, всегда есть помощник, удерживающий в стабильной позе пациента.
Отсутствие соответствующего поведения чревато развитием осложнений, таких как повреждение спинного мозга при анестезии. - Повышенное внутричерепное давление. Данное противопоказание обосновано резким снижением давления в субарахноидальном пространстве. Последнее влечет за собой нежелательный эффект – транслокацию структур головного мозга из области с высоким давлением в область с низким давлением (по его градиенту). Такое смещение чревато вклинением ствола мозга и развитием коматозного состояния или летального исхода.

Внимание! Изолированная головная боль не может считаться специфическим признаком повышенного внутричерепного давления. Для установления данного состояния и ограничения применения спинального блока, требуется подтвержденный диагностическими методами, уровень интракраниального давления.
Относительные противопоказания
Ряд нижеперечисленных моментов, имеющих влияние на выбор метода анестезиологической поддержки, считаются относительными, так как при наличии строгих показаний для спинальной блокады, ими приходится пренебречь. Обязательно необходимо взвесить все «за и против» перед началом анестезии.
Это:
- Коагулопатия. Нарушение свертывания крови за счет врожденных дефектов в коагуляционном каскаде, или приобретенных, возникших на фоне применения гепарина или варфарина может «сыграть злую шутку» в процедуре спинальной анестезии. Люди с таким патологическим состоянием всегда находятся в группе риска по развитию кровотечений, особенно при инвазивных медицинских вмешательствах.
Однако, это не является абсолютным противопоказанием. При ургентной ситуации и наличии абсолютных противопоказаний к проведению других видов анестезии, приходится прибегнуть к спинномозговому блоку. При приобретенных препарат-индуцированных коагулопатиях можно использовать антидоты к применяемым лекарствам (в зависимости от медикаментозного средства).
- Местная инфекция. Несомненно, наличие локального инфекционного процесса в коже, подкожной клетчатке или рядом расположенных с местом пункции структурах может стать преградой для выполнения процедуры, или же спровоцировать изменения уровня прокола.
- Гиповолемия. Дефицит объема циркулирующей крови может значительно повлиять на течение процедуры и повысить шансы на появление неблагоприятных эффектов.
- Недостаточный опыт анестезиолога. Одним из важных факторов, влияющих на успешность проводимой процедуры, является профессиональный опыт и знания, которыми обладает врач.
Однако не стоит пугаться, если ведет операцию молодой специалист. В первые годы работы резиденты находятся под чутким руководством более опытных коллег.
Внимание! Отягощенный анамнез жизни по невропатологии нижних конечностей не является противопоказанием для выполнения спинального блока, так как отсутствует доказательная база по данному вопросу.
Выбор метода нейроаксильной блокады
Подход к каждому пациенту должен быть индивидуален и включать в себя взвешивание всех «за и против» при выборе любого из методов анестезии. Факторы, влияющие на выбор между эпидуральной и спинальной анестезией.
- предсказуемость продолжительности хирургического вмешательства;
- необходимость в проведении длительного послеоперационного обезболивания;
- наличие сопутствующей патологии, влияющей на ответ организма на нейроаксиальную блокаду (например, гипертрофическая кардиомиопатия);
- необходимость переезда пациента на большое расстояние после выполнения анестезии;
- вид оперативного вмешательства;
- предрасположенность больного к развитию постпункционной головной боли.
Важно! Спинальная анестезия при родах оказывает нежелательное действие – снижает потужную способность женщины, необходимую в фазу изгнания плода.
Техника выполнения блокады
Важным моментом в успехе проведенной процедуры со стороны анестезиолога является блестящее знание анатомии данной области в трехмерном пространстве, владения соответствующими навыками, а также умение определить и оценить топографические ориентиры при помощи тактильной чувствительности.
Анатомические особенности
Спинной мозг начинается от ствола головного мозга, выходя через большое затылочное отверстие черепа (англ., foramen magnum) и оканчивается конским хвостом на уровне третьего поясничного позвонка у детей, и первого – у взрослых.
Важно! Несоответствие расположения нижних сегментов спинного мозга у детей и взрослых связано с различием в темпе роста позвоночного столба и этапов формирования центральной нервной системы.
Внутри костного канала, образованного телами и отростками позвонков, спинной мозг окружен тремя оболочками – мягкой мозговой, паутинной и твердой.

В субарахноидальном пространстве содержится цереброспинальная жидкость (ЦСЖ), спинномозговые нервы, сосуды, кровоснабжающие спинной мозг, а также зубчатые связки, участвующие в его поддержании.
Твердая оболочка — наружный слой, покрывающий спинной мозг и являющийся непосредственным продолжением твердой оболочки полушарий. Между ней и паутинной оболочкой залегает небольшое количество жидкости, позволяющее снизить трение их друг о друга при движениях.
Эпидуральное пространство, напротив, так же как и субарахноидальное, широко используется анестезиологами. Оно окружено твердой мозговой оболочкой, ножками позвонков, межпозвоночными отверстиями и желтой связкой. В нем располагаются нервные корешки, сосуды и жировая ткань.
Более подробно об анатомии спинного мозга изложено в видео в этой статье.
Эффекты нейроаксиальных блокад
Важно понимать, что не каждое состояние пациента после того, как была проведена спинальная анестезия бупивакаином или другими аналгетиками, является ее осложнением.
Часто ими называют те физиологические эффекты, развитие которых вполне ожидаемо при выполнении блоков:
- Сердечнососудистый эффект. Данный эффект связан с блокированием симпатического влияния на кардиоваскулярную систему. В результате уряжается частота сердечных сокращений, снижается давление за счет мощного вазидилятаторного эффекта, преимущественно в венозной системе.
При этом у здоровых пациентов после выполнения спинального блока, при сохраненном сердечном выбросе уменьшается общее сосудистое сопротивление до 18% от исходных значений. При наличии кардиальной патологии – до 25% с сопутствующим снижением сердечного выброса.
Частота сокращений, при этом снижается частично за счет угнетения возбуждающих волокон сердца, а также за счет снижения преднагрузки и уменьшения растяжения предсердий.
- Эффекты дыхательной системы. У здоровых пациентов, не обладающих сопутствующей патологией, спинальная анестезия не приводит к клинически значимым изменениям функции внешнего дыхания.
В свою очередь, у больных с заболеваниями дыхательной системы стоит с осторожностью проводить спинальный блок, так как имеется риск выключения функции дыхательных мышц.
- Мочевыделительная системы. Не смотря на прямую зависимость работы почек от уровня систолического артериального давления, за счет большого резерва даже при заведомо известной гипотензии, не происходит клинически значимого изменения в почечной фильтрации у здоровых людей.
Техника выполнения спинальной анестезии
Перед проведением процедуры важно заранее подготовить используемый лекарственный препарат с учетом продолжительности его действия и операции, а также индивидуальной переносимости его пациентом. Например, наиболее применяемым аналгетиком является бупивакаин, действие которого продолжается на протяжении 120 мин без потенциации при помощи раствора адреналина.

Вторым важным этапом подготовки является выбор иглы для анестезии – ее диаметра и разновидностей кончика (режущий и конусовидный).
Внимание! Повторные проколы значительно повышают частоту постпункционной головной боли.
Выбор позиции пациента зависит напрямую от предстоящего хирургического вмешательства. Например, сидячее положение необходимо, во-первых, для более низкого блока, что применяется при урологических операциях и на промежности, во-вторых, у пациентов, у которых невозможно определить костные ориентиры в позиции на боку. Последнее может быть обусловлено сколиозом, ожирением.
В то же время спинномозговая анестезия при кесаревом сечении требует часто лежачего положения больного при выполнении пункции и введении препаратов.
Внимание! Цена успешного прохождения иглой мозговых оболочек до субарахноидального пространства – полноценное сгибание позвоночного столба и стабилизация тела пациента в таком положении.
Определив костные ориентиры выполнения пункции, осуществляют местную анестезию до образования «лимонной корочки». В этом месте выполняют прокол спинальной иглой, направляя ее по срединной линии до ощущения чувства провала, что соответствует прохождению твердой мозговой оболочки. О попадании иглой в субарахноидальное пространство свидетельствует вытекание ЦСЖ.
После того как игла локализирована в интратекальном пространстве, осуществляют введение анестетика с очень низкой скоростью и в дозе, выбранной врачом. Например, доза наропин для спинальной анестезии для достижения того же эффекта при введении бупивакаина, превышает дозировку последнего примерно в 1.5-2 раза.
Иногда при необходимости проводят комбинированную спино-эпидуральную анестезию, например, после протезирования коленного сустава, что позволяет добиться анестезирующего эффекта в послеоперационном периоде.
Осложнения спинальной анестезии
Это:
- неврологические повреждения;
- постпункционная головная боль;
- внезапная остановка сердца;
- боль в спине.
Для предупреждения развития головной боли важно прислушиваться к наставлениям врача и тому, что предписывает инструкция – а именно сохранять лежачее положение и ограничить резкую смену позиций после проведения анестезии и операции в целом.
Частые вопросы
Какие преимущества имеет спинномозговая анестезия перед другими методами обезболивания?
Спинномозговая анестезия обладает рядом преимуществ, таких как быстрое начало действия, высокая эффективность обезболивания, меньшая доза анестетиков, а также отсутствие общего наркоза и быстрое восстановление после операции.
Какие осложнения могут возникнуть при спинномозговой анестезии?
Среди возможных осложнений спинномозговой анестезии могут быть головная боль, низкое кровяное давление, аллергические реакции на анестетики, инфекции, повреждение спинного мозга или нервов. Однако, при правильном выполнении процедуры риск осложнений минимален.
Полезные советы
СОВЕТ №1
Перед проведением спинномозговой анестезии необходимо тщательно изучить медицинскую историю пациента, чтобы исключить возможные противопоказания и минимизировать риски возможных осложнений.
СОВЕТ №2
При проведении спинномозговой анестезии необходимо обеспечить адекватное мониторирование витальных функций пациента, таких как давление, пульс, насыщение кислородом, чтобы своевременно выявить и предотвратить возможные осложнения.
СОВЕТ №3
После проведения спинномозговой анестезии необходимо обеспечить надлежащий уход за пациентом, включая контроль за чувствительностью и двигательной активностью, чтобы предотвратить возможные осложнения после процедуры.