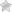Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Описание заболевания
Это хроническое, неизлечимое заболевание, которое характеризуется периодическими сужениями просвета бронхов в результате гиперчувствительности их к внешним раздражителям.
Проще говоря, это сильнейшая аллергическая реакция. Вследствие всего этого нарушается воздухообмен — воздух с кислородом из внешней среды доставляется в лёгкие в очень малых объёмах, этого недостаточно для нормальной жизнедеятельности органов, также углекислый газ дольше положенного задерживается в организме. Это всё приводит к тому, что дите начинает задыхаться.
Почему же бронхи становятся такими чувствительными? Как правило, бронхиальная астма может возникнуть уже на первом году жизни несформировавшегося детского организма, либо на фоне генетической предрасположенности, либо, что весьма обидно, из-за недолеченной инфекции дыхательных путей.
Дело в том, что при любом заболевании ослабевает не только иммунитет, но и стенки бронхов становятся более чувствительными к внешним аллергенам. Ситуация усугубляется при общей аллергичности организма.
Раздражитель из внешней среды попадает в бронхи, стенки их воспаляются, начинается обильное выделение слизи, что приводит к кашлю, просвет бронхов сужается.
Сужение просвета бронхов
На смену острым периодам заболевания приходит ремиссия – спокойное течение. К сожалению, у деток с пониженным иммунитетом и ослабленным организмом болезнь свирепствует чаще. Если родители знают все причины болезни и умеют предвидеть её активные фазы и предотвращать их, малыш вполне может вести нормальный образ жизни, даже забыв, что он хронически болен. Но регулярная реабилитация всё-таки необходима.
Статистика говорит о том, что бронхиальная астма встречается у 10% детей, которые раньше были не склонны к хроническим заболеваниям, то есть появилась она на фоне недолеченных инфекций.
Болезнь атакует около 30% аллергиков и около 70-80% детей, у которых один или оба родителя тоже страдают болезнью. Чаще всего она поражает мальчиков. Опасный период для заболевания у детей – от двух до десяти лет. В связи с изменением гормонального фона у подростков патология может перейти в длительную фазу ремиссии, но это не значит, что она не проявит себя позже, может, даже через десяток лет.
Факторы риска
Что же может спровоцировать развитие болезни у детей? Существует ряд факторов риска, среди которых выделяют:
- Атаковавшие инфекции вирусного и бактериального происхождения. Если их вовремя вылечить, заболевания не вызовут осложнений. Но родители зачастую не придают значения тому, что их дите кашляет, мотивируя это отсутствием температуры. А бактерии тем временем продолжают делать своё дело, ослабляя бронхи и обеспечивая входные ворота для внешних раздражителей. Так развивается бронхиальная астма. Важно помнить, что кашель – не болезнь, но это серьёзная причина для беспокойства, своевременной диагностики и правильного лечения.
- Табачный дым. Халатность взрослых в отношении курения в присутствии детей нередка. Родители и, тем более, прохожие даже не задумываются о том, как вредно пассивное курение для растущего детского организма. Вероятность развития болезни у малыша, постоянно вдыхающего табачный дым, увеличивается в геометрической прогрессии.
- Риск унаследования предрасположенности к заболеванию от родителей — от одного – в 30% случаях, от обоих – в 80%. Но это не значит, что родившийся малыш обречён на бронхиальную астму. Это всего лишь предрасположенность — более чувствительные бронхи и повышенная реакция на аллергены. Если родители смогут создать условия, которые не будут провоцировать возникновение болезни, организм останется здоровым.
- Слишком грязный воздух. Давно доказано, что люди, живущие в промышленных районах и больших городах, гораздо чаще страдают от заболеваний дыхательных путей. Все токсические вещества, выбрасываемые заводами и машинами в воздух, не испаряются и находятся в нём, попадая в бронхи человека, и вызывают воспаление слизистых оболочек, приводящее к обструкции (непроходимости) дыхательных путей.
- Домашняя пыль. Она является одним из самых распространённых аллергенов, так как легко проникает в бронхи, вызывая воспаление. Особенно опасны мелкие клещи, которые не видны невооружённым глазом, но они есть и обитают в подушках и одеялах. При контакте с такими насекомыми может возникнуть аллергическая реакция.
- Несоразмерные физические тренировки. Слишком тяжёлые, неправильно подобранные физические нагрузки пагубно сказываются на детском организме и приводят к резкому снижению иммунитета и одышке.
- Бытовая химия. Разнообразие и не всегда хорошее качество парфюмерных отдушек и различных составляющих современных моющих средств, стиральных порошков и другой бытовой химии приводят к раздражению бронхов малыша, заканчивающемуся развитием бронхиальной астмы.
- Сырость в квартире или доме. Повышенная влажность и постоянная сырость в помещении приводит к возникновению плесневелых грибков, которые в большом количестве опасны для детей и взрослых. Они вызывают сильнейшее раздражение слизистых оболочек бронхов и аллергические реакции, приводящие к бронхиальной непроходимости.
- Продукты, употребляемые в пищу. В наше время очень мала вероятность увидеть на прилавках магазинов натуральные продукты, без добавок, ароматизаторов и красителей. Такие ингредиенты способны накапливаться в организме и вызывать аллергические реакции разной степени тяжести. Чтобы избежать в дальнейшем приступов аллергического кашля и развития болезни, настоятельно рекомендуется читать состав продукта на упаковке.
- Домашние животные. Причиной сильных аллергических приступов могут стать обычные кошки, собаки, хомячки или другие животные. И дело здесь даже ни сколько в шерсти (породы «голых» кошек не спасут), сколько в особых секреторных выделениях, которые никак невозможно минимизировать. Если это является раздражителем для человека, тогда лучше не заводить домашних животных вообще.
- Цветение растений. Любая пыльца может являться сильнейшим аллергеном, так как она оседает на слизистой бронхов и может вызвать воспаление слизистых оболочек. Чтобы выявить раздражитель, нужно пройти множество различных проб. Иногда аллергия на цветение проявляется внезапно и преследует всю оставшуюся жизнь, доставляя сильный дискомфорт. У детей она с большой вероятностью может вызвать болезнь.
Причины возникновения
Заболевание не возникает само по себе. На то всегда есть объяснимые причины. Многих можно было бы избежать.

- Генетическая предрасположенность. Одна из самых главных и серьёзных причин возникновения у ребёнка бронхиальной астмы. Это не значит, что в 100% от неё никуда не денешься. Малыш наследует от родителей склонность к обструкции бронхов, а провоцирующие факторы дают заболеванию старт.
- Слишком грязный воздух. К сожалению, это проблема всех больших городов, в которых хорошо развита промышленность, к тому же там всегда большой поток транспорта, «награждающего» выхлопными газами всех жителей. Для детей такой воздух особенно опасен, так как все вредные вещества, оседая на слизистой бронхов, вызывают сужение их просвета.
- Неправильное лечение инфекций органов дыхания или полное отсутствие такового. Многие родители при таких заболеваниях занимаются самолечением, неправильно подбирая препараты, их главной целью стоит избавление малыша от кашля, а не устранение его причины. Часто болезни переходят в хроническую форму, бактерии продолжают негативно воздействовать на бронхи малыша, угнетая иммунитет, сюда добавляются внешние раздражители, осложнения, другие инфекции, возможные переохлаждения. Воспалённые стенки бронхов сужаются, затрудняя дыхание, возникает большой риск развития.
- В продолжение вышесказанного следующей причиной заболевания может быть неправильный выбор лекарств. Это происходит в том случае, когда при обрушившейся на дите инфекции родители не обращаются к врачу, а сами «назначают» лечение, до конца не изучив инструкцию или не предугадав все возможные побочные действия лекарства. Сюда же относится и бездумное применение антибиотиков. В результате возникают аллергические реакции, выделение бронхами слизи только увеличивается, что приводит к их обструкции.
- Употребление заведомо аллергенных продуктов. К таким относятся какао-порошок и его производные, мидии, красная рыба, косточковые плоды (абрикос, вишня и другие), клубника, все цитрусы, кондитерские изделия. Если не контролировать рацион ребёнка, то накопление таких аллергенов в организме способно вызвать не только бронхиальные спазмы, но и аллергический шок.
- Сильное эмоциональное потрясение. На фоне стресса в кровь выбрасывается адреналин, который заставляет сердце биться быстрее, а щитовидную железу – вырабатывать больше гормонов, в связи с чем меняется гормональный фон. Такая ситуация может способствовать сужению бронхиального просвета.
Виды болезни
В зависимости от того, какие причины являются виновниками обструкции бронхов, бронхиальную астму классифицируют на несколько типов. Среди них:
- Неатопический. Так заболевание называют в том случае, если оно вызвано любыми причинами, кроме аллергических реакций, проще говоря, физическим состоянием. Будь то переохлаждение, сильнейшее эмоциональное потрясение или несоразмерные для ребёнка физические тренировки.
- Аллергический. Здесь уже патология спровоцирована всякого рода аллергенами, которые действуют на гиперчувствительного к ним ребёнка, усиливая выработку организмом иммуноглобулина Е (ImgE). Результат — бронхиальный спазм, выделение большого количества слизи, сильный кашель.
- Смешанный. В данном случае действуют как физические провокаторы, так и аллергены. Как ни странно, данный вид болезни характеризуется менее частыми приступами и длительными периодами покоя.
Вне зависимости от формы степень тяжести протекания будет зависеть от состояния иммунитета ребёнка, возраста, лечения, реабилитации, частоты приступов.
Формы тяжести заболевания
В зависимости от частоты, интенсивности и степени выраженности приступов выделяют четыре основных формы тяжести болезни. К ним относятся:
- Эпизодическая. Характеризуется спокойным течением, длительной ремиссией, приступы возникают не более четырёх раз за месяц, они неярко выражены.
- Персистирующая. Приступы появляются два-три раза в неделю, они характеризуются нескончаемым кашлем и одышкой, хотя общее недомогание отсутствует.
- Среднетяжёлая. Каждодневные, выматывающие ребёнка приступы с сильной одышкой и удушающим кашлем, ведь они лишают сна и доставляют сильный дискомфорт. Здесь уже без бронхолитиков не обойтись.
- Тяжёлая. При такой форме заболевания приступы удушья и сильного кашля возникают несколько раз в день. При этом ребёнок тревожен, у него нарушается сон. Бронхолитики действуют всего лишь некоторое время и не дают должного эффекта. Кашель к ночи немного утихает, а днём проявляется вновь. В этих случаях назначают лечение гормонами, чтобы постоянно держать недуг под контролем.
Симптомы у грудничков
Первые проявления заболевания могут пройти незамеченными ни мамами, ни врачами. Следует отметить, что болезнь диагностируется сложно. Её принимают за бронхит и другие инфекции.
У грудничка чаще всего болезнь начинается примерно с полугода, когда вводят первые прикормы. Неизвестно, как среагирует на них детский организм. Для кого-то продукты оказываются сильными аллергенами, которые провоцируют обструкцию бронхов.
Всё начинается с незначительного покашливания и выделений из носика по утрам. Ещё малыш может тереть глазки. Далее состояние ребенка ухудшается — он плохо спит и днём, и ночью, постоянно просится на ручки, становится вялым и апатичным, кашель надоедает всё сильнее, малыш плохо сосёт грудь и бутылочку, появляется одышка, учащается дыхание и пульс даже во время сна. Это очень тревожные симптомы и повод для полного обследования и своевременной диагностики.
Симптомы у детей старше года
Признаки развития бронхиальной астмы у детей старше года несколько отличаются от грудничковых. К ним относятся:
- Вначале может беспокоить атопический дерматит, зуд, чешутся глаза, свербит в горле, нос заложен.
- Сильный кашель, который, кажется, длится бесконечно. Он сухой, изнуряющий. Бывает, в конце дня всё же удаётся откашлять немного мокроты. Она вязкая, стекловидная.
- Во время респираторных инфекций внезапно наблюдается тяжёлое дыхание и возникает приступ удушья – он, как раз, и является основным признаком патологии и должен насторожить в первую очередь. Затем такие приступы возникают самостоятельно, даже если ребёнок свободен от инфекций.
- Боль в грудной клетке. Возникает при попытке откашлять мокроту.
- Дети жалуются на то, что им не хватает воздуха.
- Свистящее дыхание. Оно может появиться также внезапно сначала на фоне инфекции, а затем самостоятельно при любом взаимодействии с аллергенами.
- Вдох очень короткий, а выдох длинный. Это тоже свидетельствует о развитии заболевания. Грудная клетка в приступы удушья немного увеличена, как будто при застывшем вдохе, дыхание слышно даже на расстоянии, а лицо становится багрового цвета.
- «Поза кучера». Ещё одно характерное явление при астме. Дите сидит, чуть наклонившись вперёд, поджав под себя ноги, втянув голову и подняв плечи.
Симптомы приближающегося приступа
Родителям следует быть более внимательными, так как у приступа патологии существуют предвестники. Среди них:
- малыш чувствует себя разбитым, он вялый, замученный резко меняется настроение, он пытается замкнуться в себе и остаться наедине с самим собой;
- у малыша наблюдается заложенность носа, покраснение глаз, чихание, свербение в горле, лёгкое покашливание;
- нарастание кашля, переходящего в стадию изнуряющего и хрипящего;
- становится беспокойным и жалуется на нехватку дыхания;
- малыш опирается руками на стул или поручень для того, чтобы ему было легче откашлять мокроту;
- дыхание и сердцебиение усиливаются даже в состоянии покоя.
Во время приступа удушья малыш может глотать ртом воздух, носогубный треугольник бледнеет, губы приобретают синий оттенок, руки и ноги становятся холодными.
Несвоевременно оказанная помощь и запоздалое применение ингалятора способно привести к астматическому статусу, когда возникает дыхательная недостаточность и требуется незамедлительная медицинская помощь.
Действия родителей во время приступа
Самое важное в момент приступа – это облегчить состояние малыша. Сделать это можно, следуя определенным правилам:
- не следует оставлять малыша одного, нужно обязательно поинтересоваться, что его беспокоит;
- если в комнате жарко, лучше открыть форточку и обеспечить хороший приток свежего воздуха;
- считаем дыхание, положив ладонь на грудь малыша. Если дыхательных движений больше 20, значит, наблюдается одышка;
- нужно уложить дитё в удобном положении, но ни в коем случае не на спину – этим можно только усугубить положение;
- если ингалятор, назначенный лечащим врачом, не помогает, немедленно вызвать скорую помощь;
- запрещено применять ингалятор чаще двух раз, так можно спровоцировать более сильный приступ.
Диагностика
Своевременная диагностика поможет вести нормальный образ жизни и облегчит течение заболевания. Какие меры применяются для диагностики:
- анализ крови;
- анализ мокроты;
- исследование соотношения газов в крови;
- спирометрия;
- тест на аллергены;
- флюорография;
- бронхоскопия.
Лечение и профилактика
Лечение начинают осторожно, только после полного обследования ребёнка. Назначение медикаментов проводят постепенно:
- Начинают лечение с симптоматических средств. Как правило, это тщательно подобранные и назначенные врачом различные ингаляторы.
- Базовые препараты прописывают для сглаживания приступов и облегчения течения болезни. Чтобы оценить эффективность такого лечения, постоянно назначают спирометрию.
- Исключение аллергенов. Будь то когда-то любимые им продукты или мягкие игрушки. Общение с животными также следует строго ограничить. Влажная уборка помещения, где находится малыш, должна осуществляться ежедневно.
- Воздух всегда должен быть увлажнён, так как сухой воздух может спровоцировать приступ.
- Можно применять различные травы, обладающие отхаркивающим и противокашлевым действием, например, чабрец, календула или мать-и-мачеха. Важно предварительно посоветоваться с врачом-аллергологом и пульмонологом.
По своему действию базовые препараты подразделяются на:
- Лекарства, которые уменьшают количество биологически активных веществ, образовавшихся в организме ребёнка в результате аллергической реакции — Недокромил, Интал, Кромоген, Кромогексан, Кетотифен.
- Антигистаминные (противоаллергенные) препараты — Супрастин, Зодак, Зиртек, Фенистил, Кларитин.
- Гормональные средства. Назначают их только в крайнем случае, при тяжёлом течении болезни. Нередки побочные эффекты. Существуют такие препараты в форме ингаляторов или таблеток.
Препараты для неотложной помощи
Симптоматическими средствами или препаратами неотложной помощи являются бронхолитики. Они незамедлительно, максимум за пять минут, устраняю спазм и существенно облегчают дыхание. Самые эффективные из них Вальмакс, Серевент, Форадил.
Бронхиальная астма – очень серьёзное заболевание, которое требует правильной и незамедлительной диагностики, грамотного лечения и постоянного наблюдения педиатра, пульмонолога, иммунолога и аллерголога.
Частые вопросы
Какие симптомы бронхиальной астмы у детей следует обратить внимание?
У детей с бронхиальной астмой могут наблюдаться такие симптомы, как приступы одышки, свистящее дыхание, кашель, особенно ночью или рано утром, чувство тяжести в груди, учащенное дыхание.
Какие меры помогают предотвратить приступы бронхиальной астмы у детей?
Для предотвращения приступов бронхиальной астмы у детей важно следить за чистотой в помещении, избегать контакта с аллергенами, регулярно принимать лекарства по назначению врача, вести здоровый образ жизни и избегать физических нагрузок во время обострения.
Каковы основные методы лечения бронхиальной астмы у детей?
Основные методы лечения бронхиальной астмы у детей включают применение ингаляционных глюкокортикостероидов, бронходилататоров, противовоспалительных препаратов, а также обучение родителей и детей методам самоконтроля и управления заболеванием.
Полезные советы
СОВЕТ №1
Обеспечьте доступ к неотложной медицинской помощи. В случае обострения симптомов бронхиальной астмы у ребенка, необходимо немедленно обратиться к врачу или скорой помощи.
СОВЕТ №2
Изучите тщательно план действий при астме, предоставленный врачом. Знание того, как реагировать на обострение, может спасти жизнь вашего ребенка.
СОВЕТ №3
Избегайте контакта с аллергенами, которые могут вызвать обострение астмы. Это могут быть пыль, пыльцы растений, домашние животные и др. Поддерживайте в доме чистоту и проветривайте помещение.