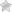Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Солнечные лучи стимулируют выработку витамина D в организме, без которого невозможно нормальное функционирование органов и систем. Да и просто, кто же не любит позагорать на солнце, понежиться под ярким, тёплым светом, особенно после долгой зимы.
Однако не все знают, что солнце может быть провокатором развития такого неприятного заболевания как фотодерматоз, когда люди вместо красивого загара получают сыпь на теле, невыносимый зуд, дискомфорт и вынуждены проходить длительное лечение.
Описание
Фотодерматоз (фотодерматит) – обширное воспаление кожного покрова, вызванное воздействием прямых и непрямых (отражённых) лучей и сопровождающееся сыпью в виде прыщей, везикул и пузырей.
Спровоцировать начало заболевания могут как факторы внешней среды, так и процессы, протекающие внутри организма. Особую роль здесь играет наследственная предрасположенность к болезни, а также врождённый или приобретённый иммунодефицит.
Симптомы, которые появляются при фотодерматите, очень похожи на признаки многих других кожных заболеваний, поэтому без осмотра специалиста и дополнительных исследований поставить точный диагноз невозможно.
В большинстве случаев придётся обратиться к терапевту, дерматологу и аллергологу, а если виновники кроются внутри организма, то обследование проходят ещё и у эндокринолога и иммунолога.
Проявляется фотодерматоз на лице, спине, руках, ногах, груди и туловище, то есть на всех открытых участках тела, которые могут быть доступны ультрафиолету, причём даже одежда порой не в силах защитить кожу от их воздействия.
Он выглядит как сильное покраснение, отёчность и припухлость поражённого участка, на котором появляется сыпь – везикулярная или папулезная, которая сильно зудит, может беспокоить жжение.
Происхождение
Заболевание считается аллергической реакцией, которая появляется в результате воздействия ультрафиолета на кожу. Но, известно, что сам солнечный свет никак не может быть аллергеном. Но он – настоящий раздражитель. Солнце воздействует на кожный покров, провоцирует активацию фотосенсибилизаторов, по вине которых и происходят аллергические реакции.
Процессы в организме
Войдя в активное состояние, фотосенсибилизаторы, в свою очередь, приводят в движение свободные радикалы, находящиеся в организме. Последние соединяются с белками. В результате их союза рождаются новые антигены, а они, как известно, враги для иммунной системы. Иммунные клетки моментально реагируют на чужаков, часто очень бурно, поэтому происходят аллергические реакции.
Такая чувствительность кожи связана либо с внешними факторами, либо с внутренними, например, с гормональными нарушениями или наследственностью.
Реакция организма
На действие солнца организм может среагировать по-разному, в зависимости от чувствительности кожи и вида провокаторов. Например:
- Фототравматическая реакция. Возникает при долгом пребывании на солнце, чаще в те моменты, когда оно особенно агрессивно — с 11 часов утра до 16 часов вечера. Проявляется в виде ожогов. Чтобы предотвратить такое, нужно беречь кожу от прямых лучей, когда светило особенно активно, а именно с 11 до 16 часов.
- Фототоксическое проявление. Обусловлено чрезмерным приёмом лекарственных препаратов, либо их непереносимостью организмом. Ситуация, когда организм отравлен, а иммунитет пытается спасти ситуацию. На фоне этого возникают аллергические реакции.
- Фотоаллергическая. Это тот случай, когда ультрафиолет активирует фотосенсибилизаторы, провоцирующие начало аллергической реакции.
Реакция на солнце
Причины появления
Все провоцирующие факторы делятся на две категории – внешнего и внутреннего характера.
К внешним относятся:
- химические вещества — моющие средства, мыло, средства для купания, гели для душа, стиральные порошки – мелкие их частицы остаются на коже и действуют как раздражители;
- лекарственные препараты — мази, крема, гели – в них могут содержаться раздражающие кожу вещества;
- различные косметические и парфюмерные средства — ароматические масла сандала и амбры, синтетические отдушки;
- растительный сок — может выделяться при неосторожном обращении с некоторыми растениями.
Внутренние факторы – это процессы, происходящие внутри организма: нарушения в работе органов, наследственные и приобретенные патологии. К ним относятся:
- генетическая предрасположенность;
- патологии щитовидной железы;
- цирроз печени, гепатиты и почечная недостаточность;
- нарушение обмена веществ;
- ожирение;
- иммунодефицит;
- авитаминоз;
- передозировка лекарственных препаратов или же они подобраны неправильно;
- склонность к аллергическим реакциям.

- цитрусовые;
- мёд;
- яйца;
- морепродукты;
- кондитерские изделия;
- шоколад;
- клубника;
- косточковые;
- орешки;
- алкоголь;
- пищевые добавки и красители.
Представители флоры, способствующие развитию фотодерматоза:
- борщевик;
- лютики;
- осока;
- крапива;
- лебеда;
- полынь;
- бессмертник;
- орхидея.
Осока как она выглядит
Лекарственные препараты-провокаторы:
- кардиологические средства;
- антибиотики;
- гормональные вещества;
- фунгициды;
- антидепрессанты и успокоительные средства.
Формы фотодерматита и соответствующие симптомы
Заболевание может проявляться в различных формах. Каждый вид имеет своё название и классифицируется по определённым признакам, тяжести протекания и характеру сыпи.
Острый фотодерматоз
Характеризуется агрессивным течением, с признаками недомогания, сильным зудом, начинается внезапно и очень быстро, может даже, в течение нескольких часов. При недостаточном, неправильном лечении или отсутствии такового переходит в хроническую форму. К болезням острого типа относятся:
- Ожоги от солнца. Проявляется в течение получаса, максимум двух часов. Характеризуется местным или обширным воспалением кожного покрова, невыносимым чувством жжения и образованием пузырей с лимфатической жидкостью. Среди других симптомов — тошнота, головная боль, рвота, повышение температуры, слабость, головокружения.
- Солнечная крапивница. После прямого или непрямого действия лучей на коже появляются зудящие красные волдыри, может наблюдаться отёчность кожи. Если вторичного воздействия солнца не случается, симптомы заболевания исчезают. Может потребоваться лечение антигистаминными препаратами и средствами местного наружного применения. Чтобы предотвратить этот вид крапивницы, необходимо максимально защищать кожу от воздействия ультрафиолета.
- Фототоксический дерматоз. Вызван химическими препаратами и косметическими средствами. Проявление его может ограничиться покраснением и припухлостью кожи, симптомы похожи на ожог первой степени. Лечится мазями и антигистаминами.
Хронический фотодерматоз
При наличии таких недугов, следует защищать кожный покров от действия солнечных лучей, при необходимости нужно наблюдаться у врача – дерматолога. Хронический фотодерматоз бывает следующих видов:
- Полиморфный. Его развитие провоцирует солнечный ожог, который не получил должного лечения. Рецидив проявится уже весной, явление это будет повторяться в лучшем случае ежегодно. На шее, груди и предплечьях появляются мелкие красные папулы, которые зудят и шелушатся. Они сливаются и образуют бугристые островки.
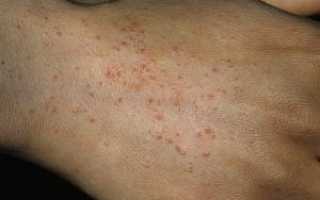
- Солнечная экзема (почесуха). Это заболевание обычно носит наследственный характер, характеризуется длительным хроническим течением. После первого взаимодействия с солнцем болезнь входит в острую фазу, когда появляются мелкие, сильно зудящие узелки. Локализуется солнечная почесуха обычно на лице и кистях. Рецидив может быть и в зимнее время. Лечат как препаратами для внутреннего, так и для наружного применения.
- Световая оспа. Характеризуется высыпаниями в виде пузырьков, которые вдавлены в центре. Они располагаются на голенях, кистях, лице, после прохождения оспин остаются рубцы.
Пример почесухи на теле
Проявление заболевания у детей
Первые признаки у малышей разнообразны. Среди них:
- отёк слизистой и заложенность носа;
- беспричинная слезоточивость;
- припухлости на щеках и губах;
- красное лицо;
- сыпь, жжение, зуд.
Симптомы у взрослых
У взрослых фотодерматит проявляется несколько иначе. Симптомы:
- резкое недомогание;
- головокружения;
- нескончаемая тошнота;
- рвота;
- сильное жжение;
- нестерпимый зуд;
- образование пузырей и прыщей на красной коже;
- повышение температуры;
- воспаление коньюктивы;
- светобоязнь;
- чрезмерная пигментация кожи или её снижение.
На фотографиях ниже можно увидеть примеры того, как выглядит фотодерматоз у разных людей:
Диагностика
Правильная и своевременная диагностика поможет избежать осложнений и перетекания болезни в хроническую форму. Это целый комплекс исследований — визуальных, тактильных и лабораторных, включающих в себя:
- Подробное изучение истории болезни пациента для того, чтобы понять, какую природу имеет заболевание, какие факторы могли его спровоцировать, возможно ли полное излечение.
- Анализ крови на выявление воспалительных процессов. Помогает понять, насколько иммунная система загружена на данный момент и справляется ли она.
- Анализ мочи показывает содержание белка и лейкоцитов. Белые клетки крови также показывают серьёзность заболевания.
- Биохимический анализ крови позволяет выявить антигены и подтвердить фотодерматоз.
- Визуальная оценка состояния кожных покровов.
- Анализ жидкости из пузырей. Нужен для того, чтобы исключить другие причины воспаления кожного покрова.
- Анализы на гормоны.
- Тест на аллергены.
Первая помощь
Если взаимодействие кожного покрова с солнечными лучами повлекло за собой раздражение кожи, нужно в первые же минуты оказать первую помощь пострадавшему ещё до обращения к врачу.
Первая помощь ни в коем случае не должна заменять полноценной терапии:
- В первую очередь необходимо прикрыть пострадавшие участки и тщательнейшим образом защитить их от солнца.
- Сильную боль поможет снять самая обычная пищевая сода или крахмал. 200 граммов того или другого продукта нужно добавить в ванну и полежать в растворе не меньше 20 минут. Станет гораздо легче.
- Любой эмолент – крем или мазь отлично справится с воспалением и раздражением. Они не впитываются глубоко в кожу и создают хороший защитный барьер даже против солнца, например, Бепантен. Если нет специальных средств на данный момент, подойдёт даже детский крем.
- Нельзя вскрывать волдыри и выдавливать прыщи. Это может привести к сепсису.
- Успокоить кожу помогут имеющиеся практически в каждом холодильнике продукты — кефир, простокваша или сыворотка.
- При повышении температуры необходимо принять Парацетамол.
- При появлении рвоты следует воспользоваться раствором Регидрон.
Лечение
Терапия фотодерматита проводится в комплексе на основании заключения врача. Лечение включает в себя:
- Исключают все причины, которые могли привести к активизации фотосенсибилизаторов. Может быть показана диета, запрещающая к употреблению различного рода аллергичных продуктов. Врач рекомендует носить одежду, защищающую от попадания прямых солнечных лучей.
- При нахождении на солнце обязательно нужно наносить солнцезащитный крем. Средство должно быть проверено, иначе можно нанести коже ещё больший вред.
- Запрет нахождения на улице в период агрессивной солнечной активности в промежутке между 11 и 17 часами.
- Использование гипоаллергенных кремов и мазей, увлажняющих или, наоборот, подсушивающих. Всё зависит от характера заболевания.
- Применение криодеструкции. Лечебное воздействие пониженных температур локально.
- Чтобы уменьшить гиперчувствительность кожи к солнечным лучам иногда применяют лечебное ультрафиолетовое излучение, конечно, дозировано.
Медикаменты
Если щадящими методами с фотодерматитом не справиться, врач может настаивать на медикаментозном лечении. К средствам относятся:
- Кортикостероидные мази, содержащие гормоны и требующие рационального использования под строгим контролем врача. При передозировке имеют побочные действия. Наиболее известные препараты — Афлодерм и Белодерм.
- Понижающие обмен веществ локально — Проспидиновая мазь и Фторурацил.
- Ванны с отваром календулы или ромашки.
- Использование сорбентов для быстрого вывода токсинов и очищения организма — Активированный уголь, Белый уголь, Смекта, Энтеросгель.
- Антигистамины (противоаллергенные препараты). Они способны уменьшать аллергические реакции. Яркие представители — Зодак, Зиртек , Фенистил (таблетки, гель, капли).
- Противовоспалительные препараты, например, Пресоцил.
- Иммуностимуляторы — Эхинацея, Иммунал, Интерферон. Они содействуют выработке организмом собственного интерферона для борьбы с чужими агентами.
- Приём комплексных витаминов. Особенно в этот период необходим витамин Е и витамины группы В.
Профилактика
Чтобы уменьшить или вовсе исключить появление фотодерматоза, необходимо следовать ряду правил. Среди них:
- Избегать контакта и взаимодействия с провокаторами, список которых приведён выше.
- Ограничить пребывание на солнце в его активные часы. Лучше с 11 до 17 часов. Нужно помнить, что пасмурная погода – не повод целый день гулять с незащищённой кожей – ультрафиолет легко проникает сквозь облака.
- Одежда должна быть из натуральных тканей — хлопок, лён. Синтетические материалы крайне нежелательны.
- Использование проверенного солнцезащитного средства.
- От употребления алкоголя нужно отказаться.
- Витамины С и Е должны присутствовать в организме в нужном количестве, так как первый отвечает за состояние иммунной системы, а второй – за здоровье кожи.
- Не использовать препараты, имеющие побочные действия, особенно проявляющиеся на коже. Лучше всего пользоваться более медленными по действию средствами, чем иметь осложнения в будущем.
- На пляже после выхода из моря, бассейна, реки, океана настоятельно рекомендуется насухо вытираться полотенцем, потому что мокрая кожа менее защищена.
Фотодерматит – это целый комплекс заболеваний, вызванный действием солнечных лучей. Заболевание незаразное и неопасное до определённого времени. При отсутствии лечения оно может перерасти в хроническую форму и даже привести к раку кожных покровов.
Частые вопросы
Как классифицируется фотодерматоз?
Фотодерматозы классифицируются на нефототоксические и фототоксические реакции. Нефототоксические реакции возникают в результате взаимодействия кожи с фотосенсибилизирующим веществом без участия ультрафиолетового излучения, в то время как фототоксические реакции происходят при воздействии ультрафиолетовых лучей на кожу, уже содержащую фотосенсибилизирующее вещество.
Какие способы лечения фотодерматоза существуют?
Лечение фотодерматоза может включать применение противовоспалительных мазей, кремов с увлажняющим эффектом, антигистаминных препаратов для снятия зуда, а также курс фототерапии. В случае фототоксических реакций, необходимо избегать контакта с фотосенсибилизирующими веществами и применять солнцезащитные средства.
Полезные советы
СОВЕТ №1
При подозрении на фотодерматоз необходимо обратиться к дерматологу для проведения диагностики и классификации патологии. Только после установления точного диагноза можно приступать к лечению.
СОВЕТ №2
Избегайте длительного пребывания на солнце, особенно в периоды повышенной ультрафиолетовой активности. Используйте солнцезащитные средства с высоким SPF и защитой от UVA и UVB лучей.
СОВЕТ №3
Для лечения фотодерматоза могут применяться различные местные препараты (кортикостероиды, противовоспалительные кремы) и системные препараты (антигистаминные средства, фотосенсибилизирующие препараты). Однако выбор метода лечения должен осуществляться только врачом-дерматологом.