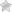Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Атопический дерматит
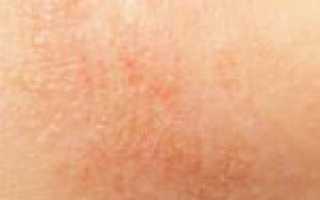
Это хроническое аллергическое заболевание кожи воспалительного характера, главными клиническими проявлениями которого считаются зуд и экзематозные высыпания на коже. Заболевание имеет сезонную зависимость, для которой обострения закономерны зимой, а ремиссии (полные или частичные) – летом. В большинстве случаев, если он не вылечился в подростковом возрасте, то рецидивы болезни периодически наблюдаются и во взрослой жизни.
Механизм развития
Его происхождение зависит от многих факторов, а в первую очередь от нарушений, связанных с иммунной системой. В крови больных атопией соотношение лимфоцитов Th1 и Th2 поддается изменению, вследствие чего выработка специфических IgE-антител (реагинов) значительно повышается. При дерматите активизируется иммунный пусковой механизм, при котором реагины взаимодействуют с веществами-аллергенами на поверхности тучных клеток. Последние содержат биологически активные вещества, которые под действием реагинов высвобождаются в плазму крови. Попадая таким образом в кровяное русло, активные вещества гепарин и гистамин разжижают кровь и делают стенки сосудов более проницаемыми. Это провоцирует отечность тканей и привлечение к этому участку тела клеток, отвечающих за механизмы воспалительной реакции.
Хроническое воспаление кожи может поддерживаться грибковой или бактериальной инфекцией (непосредственно, или путем аллергии на составляющие клеток грибков и бактерий).
Распространённость и группы риска
Атопию называют «болезнью цивилизации», поскольку она возникает по большей части в развитых странах. Это объясняется ослаблением иммунной системы и сбоями в ее работе на фоне ухудшения экологии, стрессов, обилия искусственно синтезированных пищевых добавок, агрессивных моющих средств.
Ей чаще всего подвержены маленькие дети, у которых иммунная и пищеварительная системы еще не сформированы. Также риск развития синдрома атопической экземы выше у детей, чьи ближайшие родственники имеют заболевания аллергической природы.
Наивысшая вероятность появления первых симптомов заболевания отмечается в первые несколько дней после рождения, и составляет 70-80% от всех случаев появления атопии.
Атопические триада и марш
Обозначение «атопическая триада» имеет условная взаимосвязь между бронхиальной астмой, поллинозом и атопией.
Также атопия может быть первым заболеванием в так называемом «аллергическом марше» – прогрессии заболеваний аллергического генеза на протяжении жизни человека. Дерматит, провоцируемый продуктами питания, может ускорить протекание «аллергического марша».
Причины атопической экземы
Научно доказанной является зависимость между пищевыми аллергенами (аллергическими триггерами) и нейродермитом. Однако, помимо пищевых аллергенов, в патогенезе заболевания могут участвовать микробные, ингаляционные и контактные антигены, лекарственные препараты.
| Вид | Представители |
|---|---|
| Пищевые |
|
| Ингаляционные |
|
| Микроорганизмы |
|
| Паразитарные |
|
| Вирусные |
|
| Контактные |
|
| Лекарственные |
|
Факторы риска
Среди факторов риска выделяют эндогенные (внутренние) и экзогенные (внешние).
Эндогенные
Основным таким фактором является наследственность. Так, в 80% случаев заболевания пациенты имели близких родственников, страдающих нейродермитом, поллинозом, пищевой аллергией, бронхиальной астмой, рецидивирующими аллергическими реакциями.
Кроме представленных выше факторов, связанных с иммуноглобулином Е, заболевание может быть обусловлено неиммунными факторами. Это может быть патологическая активность тучных клеток, при которой происходит повышение выработки провоспалительных веществ. Такой неумеренный синтез провоцирует повышенную сенсибильность кожи, что и становится фактором, воплощающим атопию. Также заболевание может зависеть от патологий в ходе реакции иммунного ответа или от сильных стрессов, провоцирующих спонтанные мутации.
Экзогенные
В раннем возрасте доминирующим фактором является действие пищевых аллергенов. На втором месте стоят психоэмоциональные факторы, которые обусловлены чрезмерным повышением нагрузки, конфликтными ситуациями в кругу общения, изменением погодных условий.
Среди неаллергенных факторов, которые усугубляют проявления болезни, можно выделить:
- пересушивание кожи мылом, средствами для душа и ванн;
- купание в море или бассейне;
- прорезывание зубов у детей;
- плохая экология;
- ткань, раздражающая кожу (синтетические и шерстяные ткани);
- сухой воздух;
- высокая температура, провоцирующая обильное потоотделение;
- табакокурение.
Симптоматика




Наиболее характерными симптомами атопического дерматита являются зуд кожных покровов и их специфические изменения (эритема, высыпания, шелушение, отечность). Если к нему добавилась вторичная инфекция, это может проявиться появлением гнойничков.
При диагностике данного заболевания специалисты используют следующие критерии:
- Локализация зудящих пятен (характерные области: шея, локтевой сгиб, подколенная ямка, передняя часть лодыжки, лицо).
- Наличие наследственности (болезни аллергической природы у ближайших родственников).
- Сухость кожи.
- Возраст, в котором проявились первые симптомы (наиболее характерным является младенческий возраст).
Нейродерматит имеет 2 стадии: острую и хроническую. Острая стадия характеризуется покраснением кожи (эритемой), папулезной сыпью, отечностью и шелушением кожных покровов, эрозией кожи, наличием «корочек».
Для хронической стадии характерны уплотнение эпидермиса (за счет высокой травматичности кожи), появление трещин на безволосых участках (стопы и ладони), пигментация, обильные следы расчесов.
Также хроническую стадию отличают по следующим признакам:
- блестящие ногти со сглаженными краями;
- появление лысого участка на затылке;
- морщины на нижнем веке (у детей).
Фазы заболевания
Каждый возрастной период, в котором протекает болезнь, имеет свои клинические особенности. Это зависит от различия реакции на провоцирующий ее фактор, и, соответственно, локализации заболевания.
Условно атопический дерматит делится на 3 фазы: младенческая, детская и взрослая. Как правило, чем старше пациент, тем слабее проявляются симптомы острой стадии заболевания.
Младенческая фаза
Это начальная стадия, первые признаки которой можно наблюдать у детей до 2-летнего возраста. Изменения кожи воспалительного характера локализуются на щеках и лбу. При развитии болезни процесс переходит на зону волосяного покрова головы, области за ушами, заднюю часть шеи, ягодицы, голени (с внешней стороны).
Воспаленные участки характеризуются отечностью и покраснением, мокнутием, образуются молочные струпья (корки). На последующих этапах появляются шелушение и папулезные высыпания.
Детская фаза
Следующая стадия характерна для детей в возрасте от 2 до 10 лет. Патологические изменения кожного покрова локализуются в складках кожи, на сгибе суставов (запястье и голеностоп), на шее со стороны затылка, в областях за ушами. Кожный покров шелушащийся, сухой, пигментация неравномерная. Возможно появление трещин, что увеличивает вероятность присоединения вторичной инфекции.
При более тяжелых формах недуга у пациента может проявиться атопическое лицо, которое характеризуется бледной сероватой кожей, чрезмерной пигментацией области вокруг глаз. В этой фазе, особенно при контакте с аллергенами, часто прогрессирует «аллергический марш» – появляются симптомы отека Квинке, бронхиальной астмы или крапивницы.
Взрослая фаза
Она протекает в подростково-взрослом периоде. Поражения дермы локализированы на обширных участках, могут охватывать лицо, шею, верхнюю часть тела (включая конечности). При тяжелом протекании болезни пораженным бывает весь кожный покров.
Велика вероятность присоединения вторичной инфекции (грибковой или вирусной), что влечет за собой повышение температуры тела и увеличение лимфатических узлов. Наблюдается прогрессирование других аллергических заболеваний.
К 30-ти годам проявления атопии имеют тенденцию к уменьшению, однако прогрессируют другие заболевания аллергического генеза.
Осложнения
| Вид | Патологии |
|---|---|
| Аллергические |
|
| Неаллергические |
|
| Бактериальные |
|
| Вирусные |
|
| Грибковые |
|
| Болезни глаз |
|
| Патологии лимфатической системы | дерматопатический лимфаденит. |
Диагностика
В первую очередь при подозрении на атопию нужно исключить симптоматически схожие патологии, чтобы не потратить время впустую и не навредить организму. Среди таких выделяют:
- ограниченный нейродермит;
- грибовидный микоз;
- токсидермия;
- хроническая экзема;
- красный плоский лишай.
Для идентификации болезни необходима лабораторная диагностика:
- общий анализ мочи;
- анализы кала: батериологический, на дисбактериоз, на гельминты, копрограмма (химические, физические, микроскопические характеристики);
- анализы крови: на антитела, на уровень сахара, биохимический;
- аллергопробы: кожные аппликационные (аппликации с алергенами), скарификационные (путем повреждения верхнего слоя кожного покрова скарификатором), внутрикожные (введение антигена подкожно) и провокационные (действием аллергенов на слизистую носа, глаз или ротовой полости).
Точный диагноз можно установить только при учете клинической картины и грамотно собранном анамнезе заболевания. Диагностику и лечение проводят дерматолог и аллерголог, возможно привлечение гастроэнтеролога, отоларинголога и эндокринолога.
Лечение
Лечение комплексное, состоит из диеты, лекарственной терапии и физитерапевтических процедур.
Диета при атопии
| Гипоаллергенная диета | Элиминационная диета |
|---|---|
| Назначается, когда по определенным причинам при диагностике не был идентифицирован аллерген. В таком случае из рациона исключаются все продукты, которые могут вызвать аллергию и продукты, затрудняющие пищеварение. Пациенту рекомендуется пить много воды, дробно питаться, употреблять отварную пищу. | Индивидуальна, должна быть расписана врачом. Из рациона пациента исключаются его «персональные» аллергены и продукты, усиливающие реакцию. Продолжительность ее зависит от состояния пациента: она может длиться всю жизнь, либо закончиться, когда организм больного перестанет воспринимать продукт как аллерген. |
Симптоматическая фармакотерапия
Для устранения признаков болезни применяют:
- антигистаминные препараты – Алерон (от 2 лет);
- антибиотики, препятствующие присоединению вторичной инфекции, – Бактробан (с 2 мес.);
- противовоспалительные средства наружного применения – крем Афлодерм (с 6 мес.);
- витамин В6, способствующий восстановлению кожи;
- эмоленты, увлажняющие кожный покров и восстанавливающие липидный обмен, – Липикар (с рождения).
Физиопроцедуры
Также возможно лечение дерматита при помощи таких физиотерапевтических процедур:
- фототерапия – ультрафиолетовые лучи подавляют чрезмерно активный клеточный иммунитет в зоне пораженного участка;
- акупунктура – воздействие на определенные точки тела;
- магнитотерапия улучшает работу вегетативной нервной системы и питание тканей;
- крайне высокочастотная терапия снижает патологическую активность иммунной системы, воздействует на обменные процессы;
- гипербарическая оксигенация улучшает циркуляцию крови.
Уход за атопичной кожей
Сухой проблемной коже в первую очередь необходимо очищение. Пациенту для мытья рекомендуется пользоваться очищенной водой. Также не стоит пользоваться гигиеническими средствами, которые пересушивают кожу. Атопичная дерма нуждается в смягчении и увлажнении. Для этого применяются эмонленты – жироподобные вещества, увлажняющие кожу, например, Эмолиум, Локобейз, Топикрем.
Важно помнить, что влажность воздуха играет важную роль в данном вопросе. В отопительный сезон следует использовать увлажнитель воздуха. Помимо этого, всегда надо выпивать достаточное количество жидкости.
Чтобы минимизировать проявления заболевания, важно:
- исключить контакт с аллергеном;
- регулировать температуру (рекомендованная температура воздуха в помещении не должна превышать 23 градуса);
- поддерживать уровень влажности в квартире или доме;
- не пользоваться агрессивными моющими средствами;
- отдавать предпочтение одежде из хлопчатобумажной ткани;
- избегать стрессовых ситуаций;
- не использовать жесткие мочалки при купании (можно исключительно тканевые);
- не расчесывать пораженные участки;
- избегать обильного потоотделения.
Прогноз и профилактика
В семье, в которой ближайшие родственники маленького ребенка имеют заболевания аллергической природы (то есть малыш имеет риск получить атопический дерматит), родители должны предупредить повышенную чувствительность кожи своего чада.
При появлении первых признаков необходимо принять все возможные меры для минимизации контакта с антигенами и купирования симптомов. На первых же этапах заболевания ребенок должен получить правильный диагноз и схему лечения, чтобы избежать дальнейшего развития атопии.
Клиническим выздоровлением считается отсутствие симптомов на протяжении 3-7 лет. Многие пациенты выздоравливают во время пубертатного периода, и почти 40% больных избавляются от патологии по достижению 30 лет.
При неправильном лечении и/или контакте с аллергеном симптомы могут усиливаться, прогрессирует «аллергический марш».
Частые вопросы
Что такое атопичная кожа?
Атопичная кожа – это состояние кожи, характеризующееся повышенной чувствительностью, сухостью, зудом и склонностью к аллергическим реакциям. Она часто страдает от воспалений и раздражений.
У кого и почему проявляется атопия?
Атопия чаще всего проявляется у детей, особенно тех, у кого есть родственники с аллергическими заболеваниями. Это связано с нарушением защитных функций кожи и повышенной реакцией на раздражающие вещества.
Как избавиться от атопии?
Для улучшения состояния атопической кожи рекомендуется использовать увлажняющие и смягчающие средства, избегать контакта с аллергенами, следить за питанием и образом жизни. В некоторых случаях может потребоваться консультация врача и применение лекарственных препаратов.
Полезные советы
СОВЕТ №1
Атопическая кожа характеризуется сухостью, зудом, воспалением и склонностью к аллергическим реакциям. Для уменьшения симптомов рекомендуется использовать увлажняющие и смягчающие средства для ухода за кожей, такие как специальные кремы и масла.
СОВЕТ №2
Людям с атопической кожей следует избегать контакта с потенциальными аллергенами, такими как пыль, пыльцы, домашние животные и определенные пищевые продукты. Это поможет снизить риск возникновения аллергических реакций и ухудшения состояния кожи.
СОВЕТ №3
Для улучшения состояния атопической кожи рекомендуется носить одежду из натуральных материалов, таких как хлопок или лен, чтобы избежать раздражения кожи от синтетических тканей.