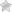Подошвенные бородавки (шипицы) – это доброкачественные новообразования, появляющиеся на пальцах или нижней части стопы после попадания в организм папилломавируса. Обычно данные наросты не представляет особой опасности для человека, но ввиду постоянного трения об обувь, они очень быстро огрубевают и со временем причиняют дискомфорт при ходьбе. Кроме того шипицы нередко воспаляются и начинают болеть даже тогда, когда ноги находятся в состоянии покоя. Поэтому их нужно немедленно вывести любым доступным способом.
Причины появления шипиц
Уплотненные плоские новообразования на стопе или вблизи больших пальцев – это последствия активности папилломавирусной инфекции 1, 2 и 4 типа. Подхватить перечисленные штаммы заразной болезни можно при половом акте с их разносчиком, в момент рождения, когда ребенок проходит через родовые пути женщины с ВПЧ, или контактно-бытовым способом.
На сегодняшний день не существует абсолютной защиты от этого заболевания, но при соблюдении правил личной гигиены снизить вероятность заражения вполне реально. Между тем стоит помнить, что повысить риск проникновения инфекции в организм может:
- ослабленный иммунитет;
- нехватка витаминов и микроэлементов, необходимых для нормального функционирования всех жизненно важных систем;
- злоупотребление алкоголем или сигаретами;
- прием наркотических средств;
- наличие хронических заболеваний.
Поэтому надо не только регулярно стирать вещи, купаться и мыть руки после посещения общественных мест, но и уделить внимание своему здоровью, например:
- включить в рацион больше полезной еды;
- отказаться от вредных привычек;
- своевременно обращаться за помощью к специалисту для лечения патологий внутренних органов.
Вирус есть – симптомов нет
Папилломатоз 1, 2 и 4 типа представляет собой очень коварное заболевание, которое может поселиться внутри человека и мирно сосуществовать с ним на протяжении многих лет без каких-либо симптомов. В этом случае скрытая форма недуга обусловлена крепкой иммунной системой. Именно она сдерживает инфекционные клетки в анабиозе вплоть до появления благоприятных условий для их размножения.
Важно!
На протяжении всего времени нахождения ВПЧ в организме, больной является разносчиком заболевания. Поэтому следует хотя бы раз в год ходить к врачу и обследоваться на наличие папилломавируса, дабы не допустить распространение заразы.
Спровоцировать «пробуждение» ВПЧ способно резкое ослабление защитных функций организма. Зачастую это происходит из-за беременности, гормональных сбоев или усиленного медикаментозного лечения какого-либо заболевания. Также активизировать болезнь может психосоматика – наличие одного или нескольких психологических причин снижения иммунитета. К этому следует отнести:
- частые переживания по поводу своего здоровья;
- пребывание в стрессовых ситуациях;
- низкую самооценку (главная причина выхода папилломавируса из латентного состояния у женщин после 30 лет);
- ощущение ненужности (часто замечается у пожилых, одиноких людей и подростков);
- депрессию.
Ввиду этого врачи настаивают на том, что при установленном диагнозе папилломавируса, человек обязан избегать всяческих эмоциональных переживаний. Только это способно удерживать ВПЧ в бессимптомной форме и предотвратить появление шипиц.
Диагностика подошвенных бородавок
Если случилось так, что никакие меры предосторожности не помогли защититься от заражения папилломавирусом 1, 2 или 4 штамма и на подошве ноги начали появляться уплотненные бугорочки, то необходимо немедленно обратиться к дерматологу или инфекционисту. Врач должен опросить пациента, а также провести осмотр нароста при помощи специального оборудования – электронного дерматоскопа. Данный прибор дает возможность лучше рассмотреть строение шипицы, отличить ее от других новообразований, например от мозоля или натоптыша и установить первичный диагноз.
После визуального осмотра больного направляют на сдачу биоматериала на анализ (ПЦР, Digene-тест, гистология). Это необходимо для того, чтобы более подробно изучить появившееся новообразование на коже стоп, установить концентрацию вирусных клеток в организме и определить уровень онкогенности нароста. Только после лабораторной диагностики врач сможет понять, как лучше всего лечить шипицу, и какой способ ее удаления наиболее актуален. Без предварительных исследований составлять курс терапии нельзя, ведь бородавка может иметь повышенную степень онкоопасности. В этом случае избавиться от нее можно только хирургическим путем.
Бородавки на ступнях ног: лечение и рекомендации
По завершению лабораторной диагностики пациенту с папилломавирусом, спровоцировавшим образование шипицы, в первую очередь назначается медикаментозное лечение иммуномодулирующими и противовирусными препаратами. Они содержат вещества, которые блокируют репликацию инфекции и подготавливают иммунную систему к дальнейшему противостоянию ВПЧ.
Ассортимент лекарств против папилломавируса довольно разнообразен, но не все существующие препараты одинаково подходят для лечения всех типов заболевания. Для борьбы с 1, 2 и 4 штаммом вируса врачи используют определенные средства, подробное описание которых представлено ниже.
Изопринозин
Таблетки Изопринозин относятся к комплексным синтетическим препаратам, обладающим широким спектром действия. Они имеют массу положительных отзывов от медиков, ведь с их помощью можно одновременно справиться с папилломавирусом и укрепить защитные функции организма. Кроме того Изопринозин прекрасно дополняет комплексное лечение другими препаратами от ВПЧ и повышает биосинтез человеческого интерферона.
Для того чтобы избавиться от причины, по которой появилась вирусная бородавка на подошве, пациенту назначают 50 мг активного вещества (инозин пранобекс) на 1 килограмм веса. В некоторых случаях данная дозировка может быть увеличена. На это влияют индивидуальные особенности организма больного, а также степень тяжести заболевания.
Важно!
Изопринозин несовместим с алкоголем, так как активные вещества лекарства в сочетании с этиловым спиртом обладают сильным токсичным воздействием на печень!
Длительность приема препарата зависит от того, насколько быстро исчезают симптомы недуга. Зачастую вылечить папилломавирус получается не более чем за 10 дней, но иногда время терапии может колебаться от двух недель до одного месяца. Решение о продлении приема Изопринозина примет только врач.
Противопоказания
Препараты на основе инозина пранобекса противопоказаны при наличии следующих заболеваний:
- камни в мочевом пузыре;
- почечная недостаточность в хронической форме;
- подарка;
- острые воспалительные патологии внутренних органов;
- аллергия на активное вещество препарата;
- аритмия.
Также лекарство запрещено детям до трех лет, беременным женщинам и кормящим матерям.
Зовиракс
Зовиракс представляет собой заменитель Изопринозина, который способен бороться с папилломавирусной инфекцией на любой стадии ее развития. В его состав входит ацикловир – действующий компонент таблеток, разрушающий структуру ДНК вирусных клеток и прекращающий их размножение в организме.
При терапии ВПЧ больному следует принимать 4 таблетки в сутки с интервалом в 3 часа. Продолжительность лечения – 1-1,5 недели в зависимости от запущенности инфекции. После ослабления симптомов заболевания потребуется пить одну таблетку в 24 часа на протяжении 4 дней. Это поможет закрепить полученные результаты и предотвратить внезапный рецидив вируса.
Иногда после первого приема Зовиракса у больного наблюдаются побочные реакции организма на ацикловир, а именно:
- легкая тошнота, не сопровождающаяся рвотой;
- диарея;
- зуд в носу;
- слабая головная боль;
- общее недомогание;
- возбуждение центральной нервной системы.
Все это не является показанием к отмене препарата. Перечисленные неприятные явления пройдут самостоятельно через 3-4 часа с момента приема таблетки. Если же побочные эффекты не исчезают или усиливаются, то нужно приостановить лечение и посетить врача.
Кому противопоказано лечение бородавки на стопе Зовираксом
Зовиракс не подходит людям, которые имеют непереносимость ацикловира или страдают хронической печеночной недостаточностью. Также его следует с осторожностью применять в период вынашивания ребенка и грудного вскармливания. Противопоказаний относительно лечения пациентов в детском возрасте нет.
Ликопид
Ликопид – это популярный иммуномодулирующий препарат, назначаемый для борьбы с различными типами папилломавируса, в том числе и тех штаммов, которые вызывают появление подошвенных бородавок. В нем содержится:
- глюкозаминилмурамилдипептид (ГМДП);
- кальция стеарат;
- лактоза;
- картофельный крахмал.
Основной компонент лекарства стимулирует активность фагоцитов, репликацию Т- и В-лимфоцитов, а также ускоряет биосинтез других клеток иммунной системы (макрофаги, моноциты, нейтрофилы, эозинофилы и проч.), благодаря чему происходит быстрое прекращение развития вируса и его переход в скрытую форму.
Дозировка Ликопида и длительность его приема завит от тяжести заболевания и возраста пациента.
- Начальная стадия болезни – 1-2 таблетки утром и вечером в течение 10 суток;
- Средняя и запущенная форма ВПЧ – 20 мг таблетки 2 раза в день в течение 2-2,5 недель;
- Начальная и средняя стадия развития вируса у ребенка – 1 таблетка 2 раза в день в течение одной недели (при запущенной степени дозировка увеличивается вдвое).
Противопоказания
Ликопид недопустимо принимать беременным женщинам, кормящим мамам и деткам до 3 лет. Также он противопоказан лицам, страдающим от:
- аллергии на ГМДП или другие составляющие препарата;
- острых патологий почек и печени;
- заболеваний, сопровождающихся повышенной температурой тела (более 38°C);
- аутоиммунного тиреоидита в период обострения.
Важно!
Ликопид усиливает действие препаратов, содержащих пенициллин, фторхинолоны и цефалоспорины. Также отмечается снижение биодоступности глюкозаминилмурамилдипептида при одновременном приеме таблеток с антацидами и сорбентами.
Общие рекомендации к медикаментозному лечению ВПЧ
Для того чтобы курс терапии папилломавируса прошел быстро и без осложнений, больной должен соблюдать несколько рекомендаций:
- нельзя самостоятельно корректировать схему лечения, даже если симптоматика папилломавируса исчезла раньше, чем ожидалось;
- для ускорения выздоровления нужно соблюдать правила личной гигиены и прочие профилактические мероприятия;
- необходимо регулярно принимать витаминно-минеральные комплексы, которые будут поддерживать иммунную систему и усиливать свойства лекарственных препаратов.
Помимо этого многие медики рекомендуют совмещать стандартное медикаментозное лечение с гомеопатией. Это позволит значительно сократить срок терапии и получить хорошие результаты без длительной нагрузки печени химическими средствами. Однако делать это разрешено только после разговора с лечащим врачом.
Удаление подошвенных бородавок
Существует два эффективных способа удаления шипиц – аппаратные методы и химиотерапия. Отличие между ними заключается в том, что аппаратное выведение подошвенных бородавок происходит в косметологическом центре или клинике, а прижигание новообразований химическими растворами можно провести в домашних условиях. Выбор того или иного варианта основывается на личных предпочтениях больного и денежной сумме, которой он располагает (химиотерапия на дому стоит гораздо дешевле посещения специализированного учреждения).
Виды аппаратных методик по избавлению от шипиц
На сегодняшний день удалить наросты на стопе можно при помощи:
- криодеструкции;
- электрокоагуляции;
- радиоволновой хирургии;
- лазеротерапии.
Все перечисленные косметологические операции способны безболезненно убрать огрубевший нарост с корнем и предотвратить его возникновение на том же месте. Однако стоит помнить, что каждая из процедур имеет свои противопоказания и послеоперационные последствия. Например, после отсечения новообразования радиоволной на ступне появляется небольшой рубец, а от криотерапии в подкожных тканях может остаться фрагмент стержня бородавки. Поэтому к выбору аппаратной методики избавления от шипиц нужно подходить с особым вниманием или заранее проконсультироваться со специалистом.
Препараты для химиотерапии
По мнению опытных врачей, химиотерапия является прекрасной альтернативой различным косметологическим мероприятиям, так как в этом случае расходы на удаление подошвенной бородавки сокращаются чуть ли не 5 раз. Они объясняют это дешевизной химических растворов и возможностью их самостоятельного использования на дому.
Для прижигания бородавки нужно приобрести в аптеке один из следующих препаратов:
- Суперчистотел;
- Колломак;
- Ферезол;
- Веррукацид.
Перечисленные средства основаны на ядовитых веществах, обладающих сильным некротизирующим свойством. Они быстро проникают через огрубевший слой шипицы и разрушают ее надкожную часть и стержневую систему, которая способна врасти в самые глубокие слои дермы. Далее нарост отмирает и без труда снимается с поверхности ступни, оставляя после себя ранку, которая заживает спустя 5-7 дней.
Меры предосторожности
Ввиду того, что в состав препаратов для выжигания бородавок на стопе в домашних условиях входят сильнодействующие компоненты, вызывающие мгновенную гибель тканей, их нужно использовать с соблюдением определенных мер предосторожности:
- Перед началом обработки шипицы каким-либо раствором нужно смазать область вокруг нее жирным кремом для рук или вазелином. Иначе лекарство может попасть на здоровые ткани и вызовет химический ожог. Он не только оставит после себя шрам, который может некрасиво выглядеть, но и станет причиной того, что человеку будет больно носить обувь до момента его полного заживления раны, а на это уйдет очень много времени;
- Наносить препарат на новообразование следует только специальным аппликатором, который прикреплен к крышечке флакона или находится внутри упаковки. Если он отсутствует, то его можно заменить любой пластиковой палочкой или спичкой. Использовать для смазывания шипицы химическим раствором металлические предметы недопустимо;
- Запрещено макать пальцы в жидкость для деструкции наростов;
- Ни в коем случае нельзя допускать попадание препарата на слизистые оболочки, в глаза или рот.
По завершению процедуры смазывания подошвенной бородавки ее рекомендовано заклеить медицинским лейкопластырем на тканевой основе. Он защитит здоровые участки кожи от попадания частичек раствора и предотвратит травмирование бородавки при ходьбе.
Видео в тему
Частые вопросы
Какие методы лечения подошвенных бородавок существуют?
Существует несколько методов лечения подошвенных бородавок, включая применение мазей и кремов, криотерапию (замораживание бородавок), химическое удаление, лазерное удаление и хирургическое удаление.
Какие домашние средства можно использовать для лечения подошвенных бородавок?
Для лечения подошвенных бородавок можно применять домашние средства, такие как примочки с яблочным уксусом, обработка бородавок чесночным маслом, использование мочевины или салициловой кислоты.
Когда следует обратиться к врачу для удаления подошвенных бородавок?
Если подошвенная бородавка вызывает болезненные ощущения, быстро растет, меняет цвет или форму, или не поддается лечению домашними средствами, следует обратиться к врачу для профессионального удаления.
Полезные советы
СОВЕТ №1
Посетите дерматолога для точного диагноза и назначения соответствующего лечения подошвенных бородавок. Самолечение может привести к осложнениям и повреждению здоровой кожи.
СОВЕТ №2
Используйте специальные мази или криотерапию для удаления подошвенных бородавок. Эти методы помогут избавиться от бородавок без риска повреждения окружающей ткани.
СОВЕТ №3
Избегайте ходьбы босиком в общественных местах, чтобы предотвратить заражение вирусом, вызывающим подошвенные бородавки. Носите тапочки или специальную обувь в бассейнах, раздевалках и душевых.