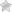Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

В последнее время ввиду неблагоприятной экологической обстановки, постоянного контакта с раздражающими веществами, бытовыми средствами аллергические высыпания часто появляются на открытых участках кожи, в том числе на кистях рук, ладонях, пальцах, локтевых сгибах.
О заболевании: как оно выглядит в разных случаях
Аллергия на руках имеет различные проявления и локализацию. Она может быть вызвана множеством причин, что обуславливает тип и характер образований.
Для аллергической реакции на коже плеч, предплечий, кистей, пальцев характерны следующие симптомы:
- разного рода высыпания (папулы, волдыри, мелкие прыщики, бляшки и так далее);
- образование раневой поверхности;
- отечность пораженной области (в особо тяжелых случаях становится невозможным согнуть пальцы);
- выраженный зуд, расчесы;
- вскрытие пузырьков с выделением водянистого содержимого.
Помимо перечисленных признаков для некоторых аллергических заболеваний характерная общая симптоматика:
- слабость, утомляемость;
- нарушения сна;
- подавленность, ухудшение настроения;
- повышение температуры тела.
При появлении симптомов аллергии не следует откладывать визит к врачу, так как болезнь может принять затяжное течение. Кроме того, высыпания на руках могут быть проявлением совсем других заболеваний, в том числе достаточно опасных.
Далее вы можете увидеть несколько примеров аллергии на руках в фотографиях у разных людей:




Виды аллергии, которая может проявиться на руках
Часто по локализации и внешним характеристикам можно определить причину аллергии. Так, например:
- Аллергические высыпания на пальцах чаще всего появляются у людей, постоянно контактирующих с бытовыми средствами. Современные моющие жидкости, чистящие порошки содержат агрессивные компоненты, которые вызывают зуд и жжение кожи. Из-за расчесов образуются ранки, что грозит присоединением инфекции и усугублением ситуации.
- Сыпь в области локтевых сгибов может указывать на алиментарный (пищевой) фактор развития заболевания. К этому приводит злоупотребление сахаром и аллергенными продуктами.
- У некоторых людей аллергия возникает на холод. В этом случае кожа становится красной, сухой, начинает саднить и шелушиться. Симптоматика иногда напоминает обморожение.
- Аллергическая реакция развивается при укусе насекомыми. На теле образуются болезненные, сильно зудящие волдыри и покраснение. Могут быть мелкие точечные высыпания.
- При постоянном контакте с провоцирующим фактором у человека развивается аллергический дерматит. При хронизации процесса кожные покровы утолщаются, уплотняются, появляется зуд.
Причины сыпи
К высыпаниям на руках приводят многие заболевания из группы «дерматиты и аллергенные дерматозы». К ним относят:
- крапивницу;
- отек Квинке;
- экзему;
- многоформную экссудативную эритему;
- атопический дерматит.
Общие способы лечения для всех болезней
Традиционно выделяют шесть главных принципов лечения аллергий, независимо от формы и локализации. Среди них:
- элиминация (устранение) аллергена;
- применение средств, подавляющих аллерген;
- нелекарственная терапия;
- иммуносупрессорное лечение (угнетение иммунитета);
- иммунокоррекция;
- гипосенсибилизация (уменьшение чувствительности к аллергену).
Врачи обычно используют сочетание нескольких методов. Также назначается симптоматическая терапия в зависимости от проявлений болезни.
В период обострения лечение нацелено на устранение острых симптомов и недопущение прогрессирования. В стадию ремиссии важно предупредить рецидив.
Крапивница: описание заболевания и лечение
Крапивница является результатом стандартной IgE-опосредованной реакции, при которой отекает сосочковый слой дермы. При этом появляются сильно зудящие волдыри, окруженные гиперемированным кольцом. Прыщики локализуются на разных участках — плечах, шее, руках, ногах. Из общих симптомов характерны лихорадка, боли в суставах или животе. При тяжелых формах аллергическая реакция распространяется на внутренности.
При острой крапивнице назначают кальция глюконат с антигистаминами (Супрастин, Циметидин). Широко используются антигистамины — средства последнего поколения (Зиртек).
Местно применяют взвесь с ментолом, гидрокортизоном с дальнейшим нанесением глюкокортикостероидной мази. Можно использовать гель Фенистил.
Важное место отводится диете, нормализации состояния ЦНС, ЖКТ.
При любых типах крапивницы назначают витамины (В12, Е, аскорбиновую и другие).
Гормональные мази можно на непродолжительный срок назначать детям старшего возраста. В отношении грудных детей основное место в лечении занимает диета. При искусственном питании дают кисломолочную продукцию, с полугода вводят говядину. Назначают ферменты, лактобактерии.
Хороший эффект дает физиотерапия: воздушные ванны, целебные ванночки с душицей, зверобоем, подорожником, серные ванны.
Отек Квинке: характеристика и лечение
Отек Квинке — острая реакция, которая возникает чаще всего в ответ на укус насекомого, прием лекарств или отдельных продуктов.
Болезнь характеризуется быстрым развитием локализованного отека кожных покровов и слизистых. В основном поражаются губы, язык, гениталии, иногда кисты и ступни. Большую угрозу представляет отек гортани.
Для лечения требуются неотложные мероприятия:
- выведение поступившего в организм аллергена. Ферменты, щелочное питье, по показаниям – диуретики;
- парентеральное введение преднизолона, антигистаминных средств (Гидроксизин, Хлоропирамин);
- при отеке гортани – восстановление проходимости дыхательных путей.
Экзема: основные черты и лечение
Экзема — воспалительно-аллергическое кожное заболевание, склонное к длительному рецидивирующему течению. Провоцируется всевозможными внешними и внутренними факторами. Существует несколько типов экземы:
- Истинная экзема проявляется в форме отечной эритемы с дальнейшим образованием очень мелких папул и пузырьков, которые прорываются еще не оформленные. После них остаются точечные эрозии, выделяющие экссудат. После подсыхания жидкость образует серо-желтые корочки.
- Микробная экзема появляется в районе гнойных очагов — изъязвлений, ран, фистул и других. Формируются большие, четко ограниченные очаги с легко отходящим слоем по краям. На их поверхности возникают гнойные корки, папулы, эрозии.
- Профессиональная экзема связана с работой на вредных производствах. Внешне не отличается от других форм экзем.
- Излюбленным местом дисгидротической экземы являются ладони и ступни, на которых ввиду толщины верхнего слоя кожи эритематозные проявления почти не выражены, но есть так называемые зерна Саго. Пузыри лопаются и образуют эрозии или засыхают с формированием серозно-гнойных корок.
- Тилотическая экзема, подобно дисгидротической, ограничивается ладонями и стопами. Основной симптом – мозолистость в месте лопнувших пузырьков.
Слабость при отечной эритеме
Терапевтические мероприятия для лечения экземы включают:
- выявление продуктов-аллергенов;
- корректировку нейроэндокринных сбоев;
- санацию инфекционных очагов;
- избегание контакта с водой;
- диету: исключение какао, орехов, цитрусов, рыбы, острых приправ, яиц, томатов и других аллергенных продуктов.
В течение трех-пяти недель назначаются антигистаминные средства (курсом по десять дней). После двухнедельного интервала прием препаратов возобновляют (например, Лоратадин 0,001 г раз в день).
При сильном зуде и бессоннице принимают антигистаминные лекарства с седативной составляющей (Хлорпирамин 0,025 г три раза в день).
Гипосенсибилизирующая терапия обеспечивается за счет введения 30% раствора натрия сернокислого до 10 мл в/в каждый день или раз в двое суток, 25% раствора сульфата магния до 10 мл в/м.
Если зуд очень выраженный и беспокоит по ночам, антигистаминные средства вводят внутримышечно (1% раствор дифенгидрамина, 2% хлорпирамина).
При бессоннице возможен прием транквилизаторов (Оксазепам 0,01 г перед сном).
Рекомендован прием ферментов курсом до шести недель (Панкреатин по одной таблетке трижды в день, Мезим в такой же дозировке).
При выраженном отеке назначают диуретики.
Лечение токсидермии заключается в отмене лекарственного препарата, вызвавшего заболевание. Назначается легкая диета, обильное питье, сорбенты (карболонг до 10 г три раза в день). Внутрь принимают антигистаминные лекарства, внутримышечно вводят 10% раствор кальция глюконата 10 мл каждый день.
При общих проявлениях (лихорадка, артралгии, затрудненное дыхание) применяют кортикостероиды. Доза зависит от состояния и составляет около 35 мг/сутки в перерасчете на преднизолон.
При анафилактическом шоке вводят внутримышечно или подкожно 0,5 мл 0,1% адреналина.
Экссудативная эритема: характеристика и способы лечения
Многоформная экссудативная эритема — остро развивающееся заболевание, характеризуется полиморфной сыпью на кожных покровах и слизистых. Точные причины не установлены, однако немалая роль отводится инфекционно-иммунным механизмам.
Провокаторы — барбитураты, тетрациклины, сульфаниламиды и другие.
В начале заболевания появляется миалгия, слабость, боли в горле. Через два дня на конечностях, особенно кистях, появляется сыпь. Элементы также отмечаются на половых органах, кайме губ, в ротовой полости. Пятна отечные, резко очерченные, имеют розовато-красный цвет, быстро увеличиваются в размере. Центральная часть немного синюшная, в ней появляются пузырьки. Больные жалуются на жжение и зуд.
Сначала устраняют причину болезни. При легком течении можно обойтись наружным использованием кортикостероидных мазей. Тяжелые случаи требуют приема кортикостероидов в дозировке 20-60 мг/сутки.
Пузырьки и эрозии смазывают 5% дерматоловой мазью, фукорцином.
Атопический дерматит: описание и лечение
Атопический дерматит — хроническое воспалительное заболевание с этапами ремиссий и обострений.
Основные его проявления — сильный зуд, папулезные элементы и лихенизация (утолщение) кожи. Заболевание нередко сочетается с ринитом, крапивницей, конъюнктивитами, бронхиальной астмой. Часто болезнь дебютирует с алиментарной аллергии в детском возрасте. Первичные элементы наблюдаются на лице, далее переходят на шею, плечи, локти, подколенные ямки.
У маленьких детей отмечаются мокнутие, гиперемия, корочки. Эти симптомы часто принимают за диатез.
У людей с атопическим дерматитом выражены неврогенные расстройства — гипервозбудимость, астения, нарушения и прочие. Ведущий признак болезни – длительный нестерпимый зуд.
Атопический дерматит у ребенка
При всех формах болезни соблюдают гипоаллергенную диету, проводят санацию инфекционных очагов. При дисбактериозе принимают бифидумбактерин, лактобактерии и другие препараты.
Детоксикация и выведение аллергена осуществляется посредством сорбентов, у взрослых – с помощью гемосорбции и УФ-лучей.
При нарушениях работы ЖКТ назначают ферменты и другие средства.
Используются антигистаминные и противозудные лекарства (Лоратадин, Цетиризин, Эбастин).
Каждый антигистаминный препарат нужно назначать не более чем на две недели.
Из антиаллергических и противовоспалительных препаратов используют салицилаты, производные пиразолона (например, Индометацин). Также проводится иммуностимулирующее лечение (введение иммуноглобулинов).
Местная терапия заключается в применении кератопластических мазей и кремов, в состав которых входят сера, ихтиол, деготь, дерматол. В мазь можно добавлять 1% ментол, анестезин.
Глюкокортикоидные мази (Адвантан, Синафлан) применяет недолго. В детском возрасте до полугода нельзя использовать топические глюкокортикостероидные средства и кортикостероиды с фтором.
При атопическом дерматите широко применяется крем Пимекролимус. Его можно применять с трехмесячного возраста.
Что делать при сильном зуде?
Главное правило при сильном зуде – не расчесывать кожу, так как можно занести в рану инфекцию. Внутрь можно принять Лоратадин, Цетиризин. Местно подойдет мазь с Димексидом, Анестезином.
Перед нанесением мази кожу можно протереть спиртовым раствором, включающим 1% ментол, 2% фенол, 5% анестезин. Кортикостероидную мазь накладывают под окклюзивную повязку.
Если зуд настолько сильный, что мешает спать, можно принять антигистаминный препарат с седативным элементом (хлорпирамин), успокоительные, транквилизаторы. Все эти средства следует использовать только после консультации врача!
Выраженное противозудное действие оказывают мази Синафлан, Элоком и другие.
Частые вопросы
Какие заболевания могут вызывать аллергию на руках и как они выглядят?
Заболевания, вызывающие аллергию на руках, могут включать контактный дерматит, экзему и крапивницу. Контактный дерматит проявляется в виде покраснения, зуда и опухоли на коже рук. Экзема может привести к сухости, шелушению и воспалению кожи. Крапивница проявляется в виде покраснения и отечности, которые могут быть сопровождены зудом.
Какие способы лечения аллергии на руках существуют?
Лечение аллергии на руках может включать использование местных противовоспалительных средств, увлажняющих кремов, антигистаминных препаратов и кремов с кортикостероидами. Также важно избегать контакта с аллергенами, которые могут вызывать реакцию на коже рук.
Полезные советы
СОВЕТ №1
Признаки аллергического дерматита на руках могут включать в себя покраснение, зуд, опухание, сухость и появление пузырей. Если вы заметили подобные симптомы, обратитесь к врачу для точного диагноза.
СОВЕТ №2
Для лечения аллергического дерматита на руках используйте мягкие гипоаллергенные моющие средства и средства для увлажнения кожи. Избегайте контакта с потенциальными аллергенами, такими как химические вещества и растения.
СОВЕТ №3
При обострении аллергии на руках, врач может назначить противовоспалительные мази или кремы, а также антигистаминные препараты. Следуйте рекомендациям специалиста и не занимайтесь самолечением.