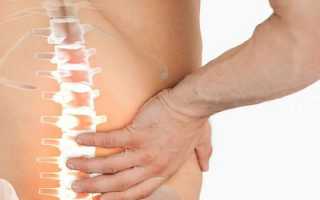
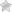Люмбалгия – это медицинский термин на латинском языке, который служит для обозначения болевого синдрома, возникающего в области поясницы. Его применяют только в значимых клинических случаях – при постоянных или периодически возникающих болевых ощущениях, длящихся более 7 дней.
В категорию Люмбалгия поясничного отдела позвоночника не попадает боль, возникшая после перенапряжения мышц и связок, которая проходит сама по себе после отдыха.

В статье также будет дана информация, освещающая тему врождённой анатомической аномалии спины – люмбализации S1 позвонка.
Люмбалгия
Сложно найти человека, который не почувствовал на собственном опыте, как болит спина. Хотя бы раз, но каждый сталкивался с её возможными проявлениями: внезапным или постепенным возникновением, сильным или слабовыраженным течением, разными характерными ощущениями.
Так почему и так по-разному начинает болеть позвоночник в области поясницы, который иногда называют вот так – дорсолюмбальный отдел позвоночника?
Причины
Позвоночный столб состоит из позвонков, между которым расположены межпозвонковые диски. Эта анатомическая конструкция скрепляется связками, мышцами и сухожилиями.
Её питание обеспечивается кровеносными сосудами, а движения возможны за счёт иннервации. Поражение или повреждение любой составляющей позвоночной системы в поясничном отделе вполне естественно вызывают боль.

Перечислим состояния, болезни, внешние или другие факторы, способствующие возникновению люмбалгии:
- Вертеброгенные причины:
- радикулопатии;
- разной степени тяжести повреждения одного или нескольких межпозвонковых дисков (дискогенная люмбалгия);
- различные виды переломов тел, дуг и отростков позвонков;
- спондилоартроз – износ дугоотростчатых суставов тел позвонков;
- спондилолистез – «соскальзывание» позвонков в результате «изнашивания» структур позвоночника;
- стеноз или сужение просвета позвоночного канала;
- остеофиты – разрастание костной ткани;
- s-образный или тораколюмбальный сколиоз;
- лордоз.
- Невертеброгенные причины:
- воспалительные патологии тканей, например, лишайный герпес, миозиты;
- болезни почек и мочеточников, кишечника, других внутренних органов;
- механическое повреждение спинных мышечных волокон;
- неловкое движение, неправильный подъем тяжелого предмета, чрезмерное натуживание, приведшее к смешению поясничных позвонков;
- переохлаждение поясницы.
- Другие причины и факторы риска:
- усиленный рост костей в детском и подростковом возрасте;
- естественное старение на фоне чрезмерных физических нагрузок либо наоборот малоподвижного образа жизни;
- недостаток витаминов и микроэлементов;
- плоскостопие;
- мышечная гипотрофия мышц спины;
- избыточный вес;
- беременность;
- «неправильная» обувь.
К сведению. У люмбалгии могут быть и другие причины. Боль в пояснице может являться следствием проблем с кровеносными сосудами, обслуживающими эту часть позвоночника. Крайне редкое, но всё-таки она возникает из-за образования доброкачественной или злокачественной опухоли.
Симптомы
Характеристики болевого синдрома в пояснице: длительность, сила, качество ощущений, — в большинстве случаев зависят от причины его возникновения.
По механизму развития люмбалгия бывает:
- корешковой – ущемился нервный корешок позвонка;
- локальной – из-за поражения костно-мышечной структуры вблизи поясницы;
- отражённой – на самом деле болит внутренний орган.

Люди с болевыми проявлениями в пояснице, описывают один из признаков или же какую-либо возможную комбинацию проявлений так – Боль, по большей части сопровождается покалыванием и онемением, развивается как правило с одной стороны, при этом:
- то возникает, то полностью исчезает;
- усиливается при поднятии предметов и/или наклоне вперёд;
- нарастает в положении сидя;
- усугубляется при длительном стоянии или ходьбе;
- не даёт возможности сесть, закинув ногу на ногу;
- мешает спускаться спокойно по лестнице;
- затрудняет разгибание спины;
- резко «стреляет» при внезапном чихании или кашле;
- манифестирует локально на пояснице, но в дальнейшем начинает распространяться на ягодицу (ы), и далее иррадиировать по внешней или задней поверхности ноги, вызывая перемежающуюся хромоту (ишиас, синдром конского хвоста).
На заметку. Подавляющее количество людей, вне зависимости от причины возникновения люмбалгии, ощущают облегчение боли в положении лёжа, особенно на боку (см. на фото). Однако у некоторых возникает парадоксальный синдром Гейта – возникновение острой боли лёжа на спине или при попытке лёжа на боку, согнуть ногу и подтянуть колено к животу.

Диагностика
В первую очередь врач проведёт опрос, а затем выполнит осмотр, который будет направлен на выяснение контуров локализации боли, выяснения силы мышц поясницы, уровня чувствительности кожного покрова, статус соответствующих неврологических рефлексов. Будут также определены положения торса, в которых боль усиливается и ослабляется.
В зависимости от результатов первичной консультации будет предложено прохождение одного или нескольких инструментальных обследований:
- рентгенография;
- МРТ;
- КТ;
- сцитниграфия;
- денситометрия.
Важно. Денситометрия – исследование плотности костей, показана при выявлении на рентгене компрессионного перелома позвоночника (источника люмбалгии). Без ее результатов врачу будет крайне сложно составить правильную стратегию комплексной терапии.
Лечение
Люмбалгия поясничного отдела лечится в первую очередь консервативными способами, направленными на избавление от причины образования боли. Пока же будет длиться уточнение диагноза, врач назначит симптоматическое лечение – подберёт возможные медикаменты для обезболивания.
Кому-то поможет согревающая мазь или анальгетики, другим понадобится более «взрослая» помощь – таблетки и/или крем с нестероидными противовоспалительными препаратами, миорелаксанты, новокаиновые блокады.

Кроме этого показаны:
- ношение полужесткого или утягивающе-согревающего корсетов, а также удобной обуви с ортопедическими стельками;
- лечебная гимнастика, плаванье;
- массажи и иглорефлексотерапия;
- физиотерапевтические процедуры.
Внимание. Мануальная терапия и тракционное вытяжение показаны далеко не всем. При протрузиях и грыжах межпозвонковых дисков делать такие манипуляции запрещено.
Если в течение 6 месяцев консервативное лечение не даёт положительного результата, возможно будет предложена хирургическая помощь.

В настоящее время существует огромное количество нейрохирургических методик по устранению вертеброгенной люмбалгии при грыжевых выпячиваниях:
- инструментальный спондилодез или спинальная фузия;
- артропластика с дискэктомией и тотальным эндопротезированием межпозвоночного диска;
- артропластика фасеточных позвонковых суставов;
- динамическая стабилизация позвоночных сегментов гибкими системами и межостистыми имплантами;
- малоинвазивные способы декомпрессии и/или денервации диска (фасеточных суставов);
- экспериментальное эндопротезирование пульпозного ядра диска.
Несмотря на разную степень сложности, у них есть одна общая черта – их цена довольно внушительна.
Поэтому следование инструкции по профилактике – лучший способ сохранить и здоровье спины, и семейный бюджет:
- Следите за правильность осанки. Физиологичное положение спины поможет избежать половины проблем, вызывающих люмбалгию.
- Для качественного укрепления мышц спины необходимо не только качать пресс и спину. Силовые занятия следует чередовать с кардионагрузками – ходьбой, бегом, работой на циклических тренажерах. Идеально подойдут скандинавские пешие прогулки по пересеченной местности со специальными лыжными палками.
- Если есть возможность, то обязательно посещайте плавательный бассейн. Дозированное плавание разными стилями является лучшим способом профилактики заболеваний опорно-двигательного аппарата и сердечно-сосудистой системы, укрепляет иммунную и нервные системы.

- Приведите вес тела максимально близко к идеальному. Бросьте курить. Эта пагубная привычка приводит к образованию и резкому прогрессированию обезыствления костей – остеопорозу.
- Не поднимайте тяжелые предметы, наклоняясь к ним. Присядьте с ровной спиной, сделайте захват двумя руками, и сделайте подъём, разгибая ноги, а не спину.
- При возникновении люмбалгии, не занимайтесь самолечением. Идите на приём к вертебрологу или неврологу. От скорости обращения к специалисту зависит успешность прогноза и излечения.
На заметку. Родителям юношей следует знать. Заболевания, вызвавшие хроническую люмбалгию, входят в список патологий, которые могут освободить от службы в армии, но для этого необходимо собрать необходимый перечень медицинских документов и освидетельствований, подтверждающих периодичность обострений.
Люмбализация позвонка
Приблизительно 2% молодых людей, что на самом деле не так уж и мало, обращающимся к врачу с болевыми ощущениями в нижней части поясницы, ставят диагноз Люмбализация S1 позвонка.

Люмбализация – это перерождение первого крестцового позвонка в дополнительный поясничный (L6), при котором он частично или полностью утрачивает связь с крестцом. Патология относится к врождённым.
При наличии люмбалгии эта патология требует соответствующего лечения, иначе она приведёт к развитию осложнений в опорно-двигательного аппарате и нарушению функционирования внутренних органов. Тем не менее у некоторых данная патология не прогрессирует, не причиняет дискомфорта и может быть обнаружена случайно, в конце жизни, при рентгенологическом уточнении другого диагноза.
К сведению. Существует и прямо противоположная патология – сакрализация, когда пятый поясничный позвонок перерождается в дополнительный крестцовый и срастается с массивом крестца. На рентгене обе аномалии имеют одинаковый вид. Название уточняют путём подсчитывания количества поясничных позвонков.
Причины
В настоящее время медики считают, что нарушения развития позвонков L5 или S1, закладываются в первом триместре развития плода.
К факторам риска относят:
- наследственную генетическую предрасположенность;
- перенесение в этом период будущей мамы инфекционного заболевания;
- курение, употребление алкоголя и других наркотических веществ;
Совет. Женщине, узнавшей о своём «интересном положении», необходимо как можно быстрее встать на учет в женскую консультацию. Причиной люмбализации и других нарушений развития плода может быть медикаментозная терапия хронической патологии, которую необходимо пересмотреть с учетом наступления беременности.
Симптомы и признаки

Заподозрить образование переходного люмбосакрального позвонка можно по следующим проявлениям:
- периодически беспокоящие жгущие боли и онемение в нижней части поясницы или вдоль поясничного отдела позвоночника, которые усиливаются после физической нагрузки;
- постоянные простреливающие боли, распространяющиеся в ягодицу и бедро;
- возникновение острой боли при прыжках на месте или с небольшой высоты, с приземлением на ноги, с соединёнными коленями;
- при асимметричной аномалии люмбализации – сколиоз;
- ограниченная подвижность поясницы;
- естественный лордоз сглажен или увеличен;
- нажатие на дефектный позвонок вызывает болевые ощущения;
- спуск по лестнице может вызывать дискомфорт, а подъём проходит без проблем;
- болевые ощущения постепенно исчезают в положении лёжа.
Обычный возраст возникновения симптомов – 20-25 лет.
Лечение
Выбор метода лечения люмбализации S1 или сакрализации L5 целиком и полностью зависит от силы проявления симптомов:
- при слабом болевом синдроме подбирают обезболивающую терапию, комплекс ЛФК, физиопроцедуры, массаж, а также рекомендуют ношение специального корсета и ортопедической обуви;
- при сильных болевых ощущениях выход только один – хирургическая стабилизация дефектного позвонка.
И в заключение статьи посмотрите обучающее видео, которое поможет научиться правильно оказывать ортопедическую помощь родственнику, страдающему от люмбалгии или люмбализации, с помощью тейпирования спины. Эта методика может быть идеальной заменой поясничного корсета в случаях, когда надо облачиться в праздничное платье или легкий костюм.
Частые вопросы
Каковы причины появления люмбалгии поясничного отдела позвоночника?
Люмбалгия, или боль в пояснице, может быть вызвана различными причинами, включая мышечные напряжения, повреждения дисков, остеохондроз, сколиоз, артрит, травмы или даже стресс.
Какие симптомы сопровождают люмбалгию поясничного отдела позвоночника?
Симптомы люмбалгии могут включать боль в пояснице, ограничение подвижности, мышечные спазмы, онемение или слабость в ногах, а также болезненное или затрудненное мочеиспускание.
Как проводится диагностика и лечение люмбалгии поясничного отдела позвоночника?
Диагностика может включать физикальное обследование, рентген, МРТ или КТ, чтобы выявить причину боли. Лечение может включать физическую терапию, лекарства, инъекции, хирургию, а также альтернативные методы, такие как массаж, йогу или акупунктуру.
Полезные советы
СОВЕТ №1
При появлении боли в поясничной области следует обратить внимание на свою осанку и способность поддерживать правильное положение спины в течение дня. Регулярные упражнения на укрепление мышц спины и правильная осанка могут помочь предотвратить появление лумбалгии.
СОВЕТ №2
При обострении боли в пояснице рекомендуется обратиться к врачу для проведения комплексной диагностики, включающей рентгенографию, МРТ или КТ позвоночника. Точное определение причины боли поможет выбрать наиболее эффективное лечение.
СОВЕТ №3
Для лечения лумбалгии могут быть назначены физиотерапевтические процедуры, массаж, лечебная гимнастика, а также применение противовоспалительных и обезболивающих препаратов. Важно следовать рекомендациям врача и не заниматься самолечением.